au sommaire

Koch, la tuberculose, le charbon et le choléra.
Le choléracholéra ne sera mentionné ici que dans le cadre de sa découverte par Koch. Nous avons parlé du choléra et des autres maladies liées à l'eau.
A lire sur Futura-Sciences :
- L'eau est-elle encore bleue ?
- Pasteur et la vaccination
- Réalités et risques du réchauffement climatique
- Cholera : comment un parasite rend une bactérie pathogène ?
1 - Koch, un savant allemand, fondateur de la bactériologie médicale moderne.
Son excellente recherche et son exemple en ont fait dans l'aire germanophone l'égal de Pasteur. C'est en effet à Koch et ses collaborateurs que l'on doit d'avoir mis au point les techniques d'isolement et d'identification des bactériesbactéries.

Koch
Né à Hanovre en 1843, Robert KochRobert Koch il étudie les mathématiques, les sciences et la médecine à Göttingen. Diplômé en 1868, il commence sa carrière de médecin de campagne, et il s'intéresse à un domaine nouveau: la bactériologie. Il ne cesse de rechercher la cause des maladies mortelles. Il invente plusieurs manières de cultiver les micro-organismesmicro-organismes, il les isole, les colore, les observe, les manipule et les inocule à des hôtes sains.

Koch dans son laboratoire
- En 1876 il démontre que Bacillus anthraxanthrax est l'agent du charboncharbon épidémique, et devient membre de l'Office de la Santé à Berlin.
- En 1882, il découvre la bactérie Mycobacterium tuberculosisMycobacterium tuberculosis de la tuberculosetuberculose, ou bacillebacille de Koch et en 1883, le vecteur du choléra : Vibrio choleraeVibrio cholerae.
Robert Koch, connu dans le monde entier, devient professeur à l'Université de Berlin. De 1891 à 1904, il est directeur de l'Institut des maladies infectieuses qu'il a fondé comme équivalent de l'Institut Pasteur à Paris. Il meurt à Baden-Baden en 1910 après avoir obtenu le prix Nobel de médecine en 1905.
Sa démarche, succès et découvertes
-- Le micro-organisme doit être présent dans les cas de maladie, mais absent des organismes sains.
-- Il doit être isolé et cultivé en culture pure.
-- La maladie se développe quand le micro-organisme est inoculé à un hôte sain.
-- Le même micro-organisme doit de nouveau être isolé de cet hôte malade.
-- Mise au point de techniques de fixation et de coloration des bactéries.
-- Isolement de cultures pures sur milieu solide.
-- Solidification de milieu liquide avec de la gélatine
-- Emploi d'agar comme agent solidifiant, car non-digérable par les bactéries
-- Utilisation de la boîte de Petri, imaginée par son assistant, Richard Petri.
-- Publication des "postulats de Koch", règles devant être satisfaites pour qu' un micro-organisme soit déclaré responsable d'une maladie.
-- Préparation de la tuberculine extraite du bacille de Koch.
2 - Le charbon
Petite histoire du bacille : fléau pour les animaux en Egypte, environ 1500 ans avant notre ère, la maladie humaine est décrite par Virgile : lésions cutanées aux points de contact avec de la laine contaminée. A Troie, l'épidémieépidémie, déclarée chez les mulets et les chienschiens décima les grecs... serait-ce le charbon ? En 1876 koch découvre le bacille et en 1881, Pasteur, à Pouilly-le-Fort, le 5 mai 1881, tente avec succès l'expérience sur la vaccinationvaccination charbonneuse en injectant à des moutons sains des germesgermes atténuésatténués. Il fait aussi la preuve que ce sont les vers de terre qui remontent les spores de charbon puis, par temps sec, la poussière qui en est issue se répand sur les plantes et est ingérée par les animaux... C'est l'explication scientifique des «champs maudits». La bactérie peut produire une forme de survie extrêmement résistante : la spore. Le sol est le réservoir du bacille, les spores peuvent y survivre pendant des décennies.
Les crises d'anthrax de 1998 à 2001. L'anthrax représente un prototype d'agent de guerre biologique : la facilité de sa production et son effet dévastateur lui donnent une puissance destructive, autant sur le plan physique que sur le plan psychologique.
En 1998, un microbiologiste a été arrêté aux Etats Unis. Il avait menacé de disperser B. anthracis à Las VegasVegas (Emerging Infectious Diseases, 1999; 5: 498-504). Une vaguevague de menaces aux armes biologiques avait suivi.
Un nouveau mode de dissémination de spores dans du courrier postal a fait découvrir un potentiel de nuisancenuisance dramatique en terme de moyens nécessaires pour maîtriser ce risque insaisissable. 22 cas d'anthrax ont été diagnostiqués dont 12 cutanéscutanés et 10 pulmonaires, 4 personnes sont décédées, plusieurs milliers ont reçu une prophylaxieprophylaxie.

La première page du Daily mail
En Suisse, on estime à plus de 2.5 millions CHF le coût des interventions rendues nécessaires par ces alertes mais aucune analyse ne s'est révélée positive.
Pendant la deuxième guerre mondiale, 1942 et 1943, les Anglais ont dispersés des spores de B. anthracis sur l'île de Gruinard, (4 ha de superficie) au large de l'Ecosse, tuant un troupeau de moutons. Depuis lors, cette île a été interdite d'accès en raison de la persistance d'une contaminationcontamination importante par B. anthracis. Plus de quarante ans et une décontamination en 1986 (280 t de formaldéhydeformaldéhyde) ont été nécessaires pour détruire les spores. C'est en 1990, après qu'un nouveau troupeau de moutons soit resté sur l'île sans montrer de signes de maladie, que l'accès a pu à nouveau être autorisé . Certains craignent que des spores persistent encore en profondeur du sol...
Le plan "biotox" a été annoncé en France par Bernard Kouchner le 5 octobre 2001 (voir bibliographie pour le lien sur les informations gouvernementales à ce propos.))
FièvreFièvre charbonneuse en Azerbaïdjan, 2006 : Traduction d'informations reçues le 22 septembre 2006 du Docteur Ismayil Murshud Gasanov, chef des services vétérinairesvétérinaires, ministère de l'agricultureagriculture, Bakou.
-- Date du dernier foyerfoyer de charbon en Azerbaïdjan signalé à l'OIEOIE : 1996.
Motif de la notification immédiate : réapparition d'une des maladies et/ou d'une des infections inscrites sur la Liste de l'OIE dans le pays suite à la notification de l'extinctionextinction du foyer ou des foyers de ladite maladie ou de ladite infection.
-- Date de première confirmation de l'événement : 19 septembre 2006.
-- Date du début de l'événement : 15 septembre 2006.
-- Un foyer de fièvre charbonneuse a été signalé chez des bovins à Tezekend, district de Deveci (5 animaux sensibles avec un cas).
Le diagnosticdiagnostic a été établi par le Laboratoire Vétérinaire d'Etat à Bakou par des épreuves bactériologiques. Source du foyer ou origine de l'infection : sol infecté ("champ maudit"). Mesures de lutte appliquées :
- mise en interdit de l'exploitation ;
- vaccination : vaccination de rappel avec le vaccinvaccin K-79Z (347 bovins, 250 ovins et 8 équidés) du16 au19 septembre 2006;
- désinfection des établissements infectés.
Le charbon (" anthrax " en anglais, à ne pas confondre avec le terme français anthrax qui désigne une infection à staphylocoque) est une anthropozoonose due à Bacillus anthracisBacillus anthracis, bacille à Gram positif, germe tellurique existant sous forme sporulée dans l'environnement et végétative chez son hôte. La maladie humaine existe sous trois formes : cutanée, d'inhalationinhalation ou gastro-intestinale.
- La maladie : Transmissions
- par contact cutané - lésions de la peaulésions de la peau - avec des spores :
- par inhalation d'un aérosolaérosol de spores transportées par voie lymphatique dans les ganglionsganglions médiastinaux. La germination des spores libère alors des toxinestoxines provoquant hémorragies, œdèmeœdème et nécrose des tissus ;
- par ingestioningestion de produits contaminés, la germination des spores libérant les toxines à différents niveaux du tube digestiftube digestif : bouche, œsophageœsophage ou intestin ;
- la transmission de personne à personne n'a jamais été documentée.
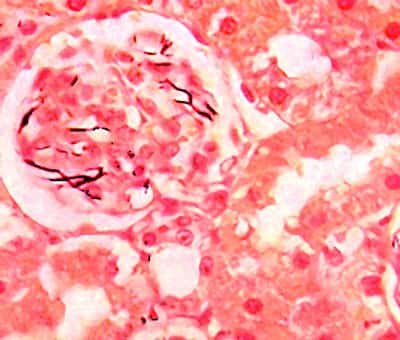
Coupe de rein de lapin atteint : le charbon apparaît en noir sur la photo
- Diagnostic clinique
- Forme d'inhalation : un syndromesyndrome infectieux initial plus ou moins anodin suivi de l'apparition secondaire et fulminante d'une défaillance respiratoire associée à un syndrome septicémique. Dans la moitié des cas, les patients développent une forme méningée hémorragique. En l'absence de traitement antibiotiqueantibiotique lors de la phase initiale de la maladie, pas toujours éviedente à diagnostiquer à ce moment-là, la létalité varie de 80 à 100%. Le délai entre début des symptômessymptômes et décès est de 3 jours.
- Forme cutanée : bras, mains, face et cou sont les plus touchées. Une papule prurigineuse évolue le deuxième jour vers un ulcère. De petites vésicules de 1 à 3 mm peuvent apparaître, laissant écouler un liquide séro-sanglant contenant des bacilles. La lésion évolue vers une escarre noire, non douloureuse, associée à un œdème local. L'escarre sèche et tombe en 1 à 2 semaines. LymphangiteLymphangite, adénopathiesadénopathies peuvent apparaître et la maladie peut évoluer vers un syndrome septicémique. Elle répond à un antibiotique oral adapté. En l'absence de traitement, la létalité peut atteindre 20%. Avec traitement, elle est inférieure à 1%.
- Forme gastro-intestinale : gastro-entérite aiguëgastro-entérite aiguë évoluant rapidement vers un syndrome septicémique avec diarrhéediarrhée sanglante. Le décès peut survenir en quelques heures (létalité entre 25 et 60%).
DuréeDurée d'incubation : inhalation : 1 à 7 jours ; possible jusqu'à 60 jours - voie cutanée : 1 à 12 jours - ingestion : 1 à 7 jours
3 - La tuberculose
Le tabac, l'exposition aux poussières de charbon (silicosesilicose) et le virus du sidasida affaiblissent le système immunitairesystème immunitaire au niveau général ou des poumonspoumons et facilitent le développement de la tuberculose. C'est ainsi que l'explosion du sida, surtout dans le tiers-monde, a multiplié les cas de tuberculose. En attaquant l'immunitéimmunité, le virus ouvre la porteporte au bacille de Koch.
Découverte du bacille de la tuberculose en 1882 mars par Robert Koch qui démontre le caractère contagieuxcontagieux de "la maladie du siècle". Des mesures vont être prises partout en Europe mais il faudra attendre 1921 pour voir la tuberculose reculer vraiment avec la mise au point du vaccin du bacille de Calmette et Guérinbacille de Calmette et Guérin (BCG = bilié Calmette-Guérin).
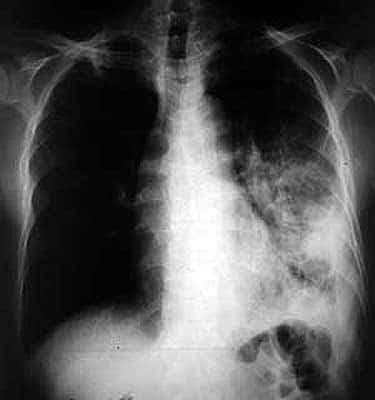
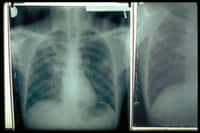
Radiographie de tuberculose pulmonaire
-- Infection et transmission (documents OMS)
La tuberculose est contagieuse. Comme un rhume banal, elle se propage par voie aérienne. Seules les personnes dont les poumons sont atteints peuvent transmettre l'infection, elles projettent dans l'airair les germes de la maladie, les bacilles tuberculeux. Il suffit d'en inhaler quelques-unes pour être infecté.
En l'absence de traitement, une personne atteinte peut infecter 10 à 15 personnes en une année. Cependant, les sujets infectés ne font pas nécessairement une tuberculose. Le système immunitaire oppose un « rempart » au bacille tuberculeux qui, protégé par une épaisse couche cireuse, peut rester quiescent pendant des années. On compte dans le monde une infection chaque seconde : un tiers de la population mondiale est actuellement infecté et 5 à 10 % des sujets infectés (non infectés par VIHVIH) développent la maladie ou deviennent contagieux. Les personnes infectées à la fois par VIH et le bacille tuberculeux sont beaucoup plus susceptibles de développer la maladie.
VIH et tuberculose accélèrent mutuellement leur progression, forment une association meurtrière. Le VIH affaiblit le système immunitaire. La tuberculose est une cause majeure de mortalité chez les VIH-positifs. Elle est responsable de 13 % des décès par SIDA dans le monde.
-- Tuberculose pharmacorésistante (documents OMS)
Il y cinquante ans encore, aucun médicament ne permettait de guérir la tuberculose. Dans tous les pays étudiés, on a aujourd'hui la preuve de l'existence de souches qui résistent à un médicament utilisé seul, voire à tous les principaux antituberculeux. La tuberculose multirésistante est une forme particulièrement dangereuse car elle est due à des bacilles résistants au moins à l'isionazide et à la rifampicine, les deux antituberculeux les plus efficaces. Les taux élevés de tuberculose multirésistante enregistrés dans certains pays, dans l'ex-Union Soviétique notamment pourraient compromettre l'action menée contre la tuberculose. Il est possible de soigner les personnes atteintes de tuberculose pharmacorésistante mais la chimiothérapiechimiothérapie est longue (jusqu'à deux ans), d'un prix exorbitant (cent fois le prix du traitement) et plus toxique.
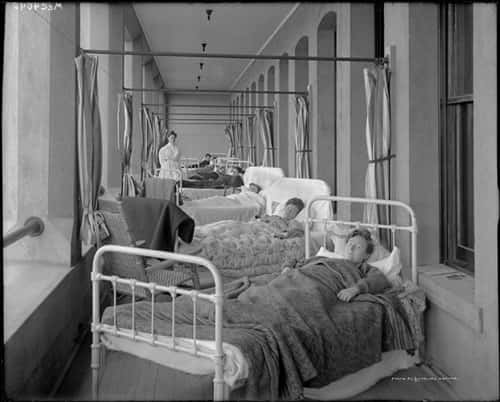
Sanatorium en 1920
- Symptômes de la tuberculose-maladie
Les personnes touchées par la tuberculose présenteront un ou plusieurs symptômes persistants, qui peuvent parfois être confondus avec d'autres maladies :
- Toux de plus de trois semaines
- Fièvre
- Perte d'énergieénergie
- Perte de poids
- Sueurs nocturnesnocturnes
- DouleurDouleur dans la poitrine
- Diminution de l'appétit
- Sang dans les crachats
Une personne qui tousse pendant plusieurs semaines sans raisons apparentes tels rhume/grippegrippe/allergieallergie/asthmeasthme ou qui présente une fatigue inhabituelle se doit de consulter un médecin.
A lire :
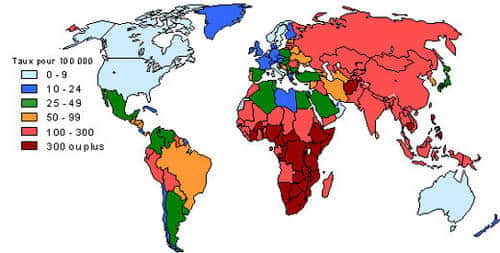
Carte tuberculose, monde, d'après les données de l'OMS
Des équipes de l'Institut Pasteur et du CNRS viennent d'identifier un facteur génétiquegénétique dont pourrait dépendre la sensibilité à la tuberculose. Les chercheurs ont analysé chez une large population les variations du gènegène DC-SIGN, impliqué dans les infections à Mycobacterium tuberculosis. Ils ont montré qu'un variant de ce gène est surreprésenté chez les individus qui ne développent pas la maladie. Ce travail publié dans PLoS Medicine devrait aider à comprendre le rôle de DC-SIGN dans la propagation de la tuberculose et ouvrir des pistes nouvelles pour développer des stratégies de traitement de la maladie. (Pour le détail voir bibliographie.)
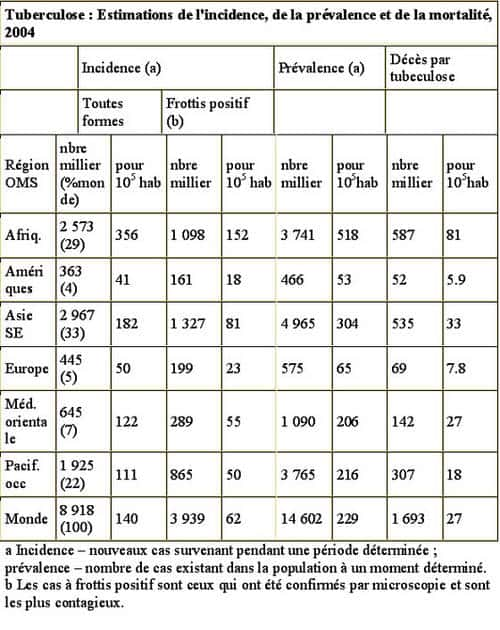
Tableau prévalence de la tuberculose d'après les données de l'OMS
La tuberculose dans les prisons
Il existe un grand nombre de détenus tuberculeux, qui peuvent représenter plus de 20 % du total des cas de tuberculose d'un pays. En raison du surpeuplement, du mauvais régime alimentaire, de l'infection à VIH et d'un mauvais accès à des soins, les détenus courent un risque plus élevé de contracter la tuberculose que l'ensemble de la population. Certains détenus de la Région européenne de l'OMSOMS ont une probabilité de contracter la tuberculose-maladie 100 fois plus élevée que la population générale. L'OMS et ses partenaires de la Région européenne ont élaboré des principes concernant la détection et le traitement de la tuberculose dans les prisons dont le recours à la stratégie DOTS (traitement de courte durée sous surveillance directe). Cela réduirait les cas de maladie et de décès évitables parmi les détenus et le personnel pénitentiaire.
La tuberculose en France : (données Institut de Veille Sanitaire)
La tuberculose stagne depuis 5 ans, 6 000 nouveaux cas surviennent chaque année et 700 décès lui sont attribués. Le taux de résistancerésistance reste faible (0,6 %). La maladie touche principalement les sujets âgés de sexe masculins. Les populations en situation de précarité (SDF, personnes vivant en collectivité...) et les migrants en provenance de pays où la maladie est présente risquent le plus de développer la maladie et le nombre de cas augmente dans ces populations. On note une incidenceincidence 16 fois plus élevée chez les 24-39 ans en provenance de pays à forte endémie par rapport aux Français du même âge. L'Ile-de-France, où la densité de population et le nombre de personnes en situations défavorisées sont les plus importants, représente à elle seule plus de la moitié des cas déclarés en France et 1 000 cas surviennent à Paris tous les ans.