Nous n’avons pour l’instant que six mois de recul sur la vaccination contre la Covid-19, mais certains indices laissent penser que les vaccins pourraient nous protéger pendant des années, voire toute la vie.
au sommaire
Les patrons de PfizerPfizer et de Moderna ont beau nous dire que des rappels seront nécessaires, l'affirmation n'a jamais été confirmée de manière scientifique. Et selon une nouvelle étude prépubliée dans Nature, ce serait même parfaitement inutile, du moins tant que le virus n'évolue pas beaucoup au-delà des variants actuels.
Cette étude, qui s'est penchée uniquement sur les vaccins à ARN (Moderna et Pfizer), a examiné les ganglions lymphatiques de 14 patients ayant reçu deux doses de vaccin. Ces ganglions lymphatiques, situés dans différents organes, constituent une sorte de « camp d'entraînement » des cellules immunitaires, où elles prolifèrent et se spécialisent. Les chercheurs ont constaté que 15 semaines après la première dose, le centre germinalgerminal des ganglions lymphatiques (la microstructure où la réponse immunitaire se mature) était toujours très actif et que le nombre de cellules TT mémoires qui reconnaissent le virus n'avait pas diminué.
Le vaccin, une protection à vie contre le coronavirus ?
« Le fait que la production de cellules se poursuive pendant près de quatre mois après la vaccination est un très, très bon signe », assure au New York Times Ali Ellebedy, coauteur de l'étude. « L'activité dans les centres germinaux culmine généralement une à deux semaines après l'immunisation, puis décline ». De plus, les anticorps produits s'étaient adaptés au virus initial comme aux différents variants. Ce résultat suggère qu'une grande majorité des personnes vaccinées seront protégées à très long terme, affirme le scientifique. En théorie, l'immunitéimmunité contre le coronaviruscoronavirus pourrait même durer toute la vie si d'autres variants plus préoccupants n'apparaissent pas.
Une étude prépubliée en 2020 avait déjà montré qu'une infection au SARS-CoV-2SARS-CoV-2 produisait une réponse immunitaire forte et durable (voir ci-dessous). Il semblerait donc que ce soit la même chose avec les vaccins, du moins les vaccins ARN. Mais, même le vaccin AstraZenecaAstraZeneca pourrait induire les mêmes effets : d'après une étude de l’université d’Oxford, la production d'anticorps contre le SARS-CoV-2 reste élevée pendant près d'un an après l'administration de la première dose. Cela n'empêche pas certains pays de préconiser une troisième dose de vaccin, alors que de nombreux habitants dans le monde n'ont même pas eu accès à une première injection.
Covid-19 : l'immunité pourrait durer de zéro jour... à des décennies
Article de Céline DeluzarcheCéline Deluzarche publié le 28/03/2021
La quantité d'anticorps neutralisants développés par les patients après une infection au SARS-CoV-2 est terriblement variable au fil du temps et selon les personnes. Certains ne vont quasiment jamais en produire, tandis que d'autres voient leur réponse immunitaire se renforcer au fur et à mesure. Un futur casse-tête pour identifier qui aura besoin d'un rappel de vaccin.
Combien de temps est-on protégé après avoir été infecté par le coronavirus ? Quelques semaines ? Quelques mois ? Ou bien plusieurs décennies ? Impossible pour l'instant d'avoir une certitude, l'épidémieépidémie ayant débuté que depuis un peu plus d'un an. Une récente étude parue dans Science estime que la mémoire immunitaire (anticorps neutralisants, lymphocyteslymphocytes B et T) est présente jusqu'à huit mois après l'infection. Une autre étude américaine avait, elle, suggéré que cette mémoire immunitaire pourrait durer « des années » (voir notre précédent article, ci-dessous).
En réalité, la réponse est : cela dépend des personnes. Des chercheurs de la Duke-NUS Medical School de Singapour ont ainsi constaté des variations stupéfiantes dans la vitessevitesse à laquelle diminuent les anticorps : chez certains patients, il n'en reste plus au bout de quelques jours, tandis que chez d'autres, ils pourraient perdurer pendant « des décennies ». L'équipe a suivi 164 patients à Singapour pendant six à neuf mois après leur infection au SARS-CoV-2. Ils ont analysé leur sang pour mesurer la quantité d'anticorps neutralisants et de lymphocytes T, puis ont construit un algorithme afin de prédire les trajectoires des niveaux d'anticorps au fil du temps.
De 0 à 14.881 jours
Les patients ont ensuite été répartis en cinq groupes en fonction de la cinétique de leurs anticorps :
- le premier groupe (11,6 % des patients), appelé groupe « négatif », n'a jamais développé d'anticorps neutralisants détectables ;
- le groupe à « déclin rapide » (26,8 %)) présente des niveaux précoces d'anticorps mais diminuant rapidement ;
- le groupe « lent déclinant » (29 %) conserve des anticorps jusqu'à six mois, mais déclinant assez vite ;
- le groupe « persistant » (31,7 %) affiche une relative stabilité du niveau d'anticorps jusqu'à 180 jours ;
- le groupe à « réponse retardée » (1,8 %) montre une augmentation marquée des anticorps neutralisants pendant la convalescence tardive.
Ce dernier groupe, qui suscite les interrogations des auteurs, n'est cependant pas représentatif (il ne compte que trois cas). Le groupe « persistant », qui représente près d'un tiers des patients, pourrait en revanche voir son immunité durer entre 326 et... 14.881 jours, selon le modèle algorithmiquealgorithmique. Soit une protection potentielle de 40 années ! Une projection qui sera longue à vérifier « mais qui n'est pas complètement irréaliste compte tenu du fait que des patients infectés au SARS de 2003 possèdent encore des anticorps neutralisants 17 ans après », insistent les chercheurs.
Pas d’anticorps ? Pas de panique
Ces chanceux patients sont toutefois ceux ayant connu une infection plus sévère, avec notamment de forts niveaux de cytokines inflammatoires. À l'inverse, ceux ayant subi peu de symptômessymptômes voient leur niveau d’anticorps décliner plus rapidement. Mais rassurez-vous : même avec très peu d'anticoprs, vous pourriez quand même être protégé contre une réinfection. Dans leur étude, parue dans The Lancet Microbe, les chercheurs constatent que tous les patients testés, y compris ceux du « groupe négatif », présentent une immunité prolongée aux lymphocytes T au moins six mois après l'infection initiale.
« Cette étude nous rappelle que nous réagissons tous différemment à l'infection, souligne Laurent Renia, professeur à l'Agence pour la Science, la Technologie et la Recherche de Singapour. Elle pourrait aussi remettre en cause la stratégie vaccinale : si l'immunité fournie par les vaccins diminue comme celle des anticorps produits naturellement, un rappel annuel pourrait être nécessaire [chez certaines personnes] pour prévenir de futures épidémies de Covid-19Covid-19 ».
Coronavirus : l'immunité pourrait finalement durer « des années »
Article de Céline Deluzarche publié le 19/11/2020
La question de la duréedurée de l'immunité dans la Covid-19 est primordiale pour espérer mieux comprendre l'évolution de la pandémiepandémie. Faible, elle ne permettra jamais d'arriver à une immunité collectiveimmunité collective. Si, en revanche, cette immunité dure des années, on peut espérer que le virus s'éteindra de lui-même faute de combattants. Malheureusement, les différentes études sur le sujet sont contradictoires. Car l'immunité est bien plus compliquée qu'une simple histoire d'anticorps.
Pas un seul jour ou presque sans que ne tombe une nouvelle étude sur la durée de l'immunité au coronavirus. Certaines plutôt rassurantes, mettant en avant un niveau d'anticorps significatif après plusieurs mois, d'autres alertant au contraire sur la faible durée de ces anticorps, notamment chez les personnes asymptomatiques ou ayant développé des formes peu sévères. Certains patients n’en développent même pas du tout ! Or, cette question est fondamentale si l'on veut entrevoir la fin de l’épidémie : si la durée de l'immunité est faible, il faut s'attendre à des vaguesvagues successives sans fin et à devoir multiplier les rappels de vaccin. Si, au contraire, elle dure des années, le virus disparaîtra lorsque suffisamment de personnes auront été immunisées.
Les anticorps : seulement une petite partie du tableau immunitaire
La majeure partie des études se focalisent sur les anticorps qui apportent la réponse la plus directe et la plus rapide pour combattre les virus. Sauf que le système immunitairesystème immunitaire est bien plus complexe que cela et dispose d'autres moyens pour se protéger. Une large étude, encore non relue et publiée sur le serveurserveur bioRxiv, suggère qu'en prenant en compte l'ensemble de la réponse immunitaire, nous pourrions être protégés du coronavirus pendant « des années », voire « des décennies ».
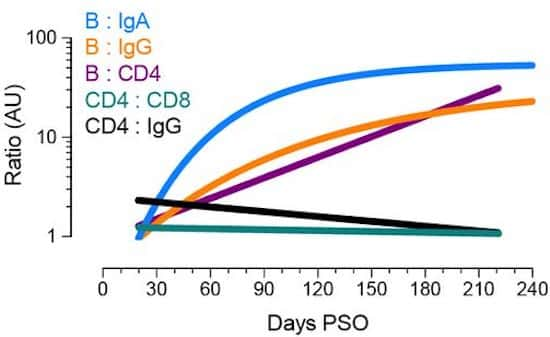
Les chercheurs se sont penchés sur les quatre principales composantes de la réponse immunitaire, à savoir les anticorps, les lymphocytes B, ainsi que les lymphocytes T CD8+ et T CD4+. Les échantillons ont été prélevés chez 189 patients américains, âgés de 19 à 81 ans, la plupart présentant des symptômes légers. Non seulement les chercheurs ont noté une baisse relativement modeste des anticorps 6 à 8 mois après l'infection mais ils se sont aperçus que le nombre de cellules B était en hausse -- une surprise non anticipée. Les cellules T ne montrent elles aussi qu'une légère et lente diminution, ce qui laisse espérer une persistance à long terme. « Cette étude est la première à tracer la réponse immunitaire de manière aussi détaillée », se félicitent les auteurs.
Lymphocytes B et T : une immunité au long cours
Ces résultats encourageants sont en ligne avec d'autres études. Il a ainsi été montré que des survivants de l'épidémie de SrasSras de 2003 ont encore des anticorps neutralisants 17 ans après. Une autre étude de l'université de Fribourg (Allemagne) montre que les patients atteints de Covid-19 développent une réponse immunitaire puissante par l'intermédiaire des lymphocytes T CD8+, capables d'éliminer les agents pathogènespathogènes même en l'absence d'anticorps.
Contrairement à la réponse humorale produite par les anticorps neutralisants, l'immunité conférée par les cellules B et T n'est toutefois pas stérilisante, c'est-à-dire qu'elle n'empêche pas d'être à nouveau infecté. Mais elle est suffisante en théorie pour empêcher une forme grave de la maladie. Cette protection serait d'autant plus efficace, selon les auteurs de l'étude, que le Sars-CoV-2 se diffuse relativement lentement dans l'organisme, laissant le temps au mécanisme immunitaire de réagir. « Le coronavirus est arrêté suffisamment rapidement pour que non seulement vous ne ressentiez aucun symptôme mais pour que vous ne soyez pas infectieux », assure Alessandro Sette, chercheur à l'Institut d'immunologie de La Jolla et coauteur de l'étude.
“Il n’est pas déraisonnable de penser que cette mémoire immunitaire dure des années, voire des dizaines d’années”
L'avantage des cellules immunitaires par rapport aux anticorps, c'est qu'elles sont produites en grande quantité et ne déclinent pas trop au fil des ans. « Il n'y a aucun signe que les cellules mémoires puissent soudainement s'effondrer. Habituellement, on observe une lente décomposition au fil des ans », indique Akiko Iwasaki, immunologiste à l'université de Yale et interrogé par le New York Times. « Il n'est pas déraisonnable de penser que ces composants de la mémoire immunitaire durent des années, voire des dizaines d'années », confirme son collègue Deepta Bhattacharya, de l'université d'Arizona. On n'a toutefois pas encore réussi à déterminer quelle quantité d'anticorps ou de cellules immunitaires est nécessaire pour offrir une protection suffisante. Ce taux pourrait lui-même être très variable selon les individus. La réponse à la durée de l'immunité ne sera peut-être jamais tranchée.
Covid-19 : de nouvelles données sur l'immunité
Article de Julien Hernandez publié le 04/11/2020
Trois récentes études viennent ajouter une pierre à l'édifice de notre connaissance concernant la réponse immunitaire humorale contre le SARS-CoV-2.
Ce nouveau virus est arrivé avec son lot de nouvelles questions. Et le temps de la recherche est, malheureusement, long. Pour répondre à des questions complexes, il faut réaliser des expériences et que celles-ci soient répliquées, récolter des données provenant de grands échantillons dans diverses populations et faire attention aux biais de nos interprétations hâtives.
L'une de ces questions était celle de l'immunité humorale. C'est une variable des plus cruciales à identifier pour résoudre plusieurs questions comme la possibilité d'une seconde vague, d'une ré-infection au SARS-CoV-2 ou la faisabilité d'un vaccin ciblant cette immunité. Au début, nous ne savions pas grand chose. Désormais, comme il est détaillé dans notre précédent article ci-dessous, nous en savons beaucoup plus. De nouvelles données islandaises publiées dans le New England Journal of Medicine et américaines publiées dans Science ainsi qu'une récente communication britannique provenant d'une étude pré-publiée parue dans le British Medical Journal viennent s'ajouter à ce que nous savons déjà.
Une immunité bien présente
Dans l'étude islandaise, chez plus de 30.000 personnes, les chercheurs ont analysé la réponse immunitaire humorale à l'aide d'échantillons de patients. Les échantillons testés provenaient de 1.237 personnes contaminées par le SARS-CoV-2 (diagnosticdiagnostic confirmé par test PCR) ayant guéri, 4.222 cas contactscas contacts placés en quarantaine et 23.452 personnes non exposées au virus. Les individus ayant guéri de la Covid-19 étaient 91,1 % à être séropositifs. Cela veut dire qu'ils ont bien produit des anticorps spécifiques au SARS-CoV-2 et qu'ils peuvent, en théorie, faire face à une nouvelle infection sans crainte, même si des cas de deuxième infection, parfois plus graves, ont été recensés. Dans cette population, le taux des anticorps en question a augmenté, puis a atteint un plateau deux mois après l'infection et est resté constant jusqu'à quatre mois après cette dernière. Parmi les personnes cas contacts, seulement 2,3 % étaient séropositives. Ce chiffre tombe à 0,3 % chez les personnes non exposées au virus.
Dans l'étude américaine, chez plus de 30.000 individus testés positifs au SARS-CoV-2 (avec plus de 40.000 autres servant de contrôle), les anticorps étaient également présents chez 90 % d'entre eux, et le taux restait intact pendant cinq mois. Ces données sont concordantes avec celles de l'étude islandaise. Dans la communication britannique, dont les résultats n'ont pas pas encore fait l'objet d'une publication, c'est la réponse immunitaire cellulaire qui est étudiée. Cette dernière durerait au minimum six mois. L'expérience a été réalisée chez 2.000 personnes dont 100 étaient positives au SARS-CoV-2. La puissance de cette réponse serait corrélée à la sévérité de la maladie selon les auteurs. Ces données sont pour le moins rassurantes parce qu'elles démontrent qu'une immunité solidesolide se développe après l'infection chez la majorité des personnes. La question de la longévité, un peu moins obscure, inquiète toujours autant.
Des facteurs modulant le taux d'anticorps
Nous ne sommes pas égaux concernant la réponse immunitaire. Beaucoup de variables, notamment génétiquesgénétiques, mais aussi environnementales, entrent en jeu. Dans la cohortecohorte islandaise, les taux d'anticorps étaient plus élevés chez les personnes âgées et chez les patients hospitalisés. Cela suggère que la gravitégravité de la maladie et le nombre de symptômes jouent un rôle dans la fabrication de notre immunité contre le virus. De même, les femmes ont un taux plus faible d'anticorps dirigés contre la protéine de pointe du nouveau coronavirus. Enfin, d'autres conditions préexistantes joueraient un rôle sur l'immunité humorale. Les patients fumeurs, ayant un indice de masse corporelle faible ou sous anti-inflammatoires ont des niveaux d'anticorps plus faibles que les autres.
Les investigateurs rappellent qu'une expérience a démontré que l'infection est protectrice chez les macaques rhésusmacaques rhésus mais que, à l'heure actuelle, de telles preuves n'ont pas été obtenues chez l'être humain. En Islande, à l'aide de leurs données, les auteurs estiment que seulement 0,9 % de la population a été infectée. Dès lors, ils concluent ainsi que « indépendamment de la relation ou de l'absence de relation entre la séropositivitéséropositivité contre le SRAS-CoV-2 et la protection contre la réinfection, la faible séroprévalence des anticorps anti-SARS-CoV-2 en Islande indique que la population islandaise est vulnérable à une deuxième vague d'infection ».
En France, selon une étude parue dans la revue Nature basée sur des enquêtes de séroprévalence, 3,4 % de la population aurait été contaminée. L'immunité collective n'étant pas une stratégie acceptable même si elle fonctionnait (et de fait, pour les coronavirus, elle semble obsolète étant donné la courte durée de l'immunité conférée par l'infection naturelle), la seule solution pour ne pas subir d'autres vagues épidémiques reste la découverte d'un vaccin efficace et sûr.
Coronavirus : l'évolution de l'immunité après l'infection
Par Julie KernJulie Kern, le 09/10/2020
Comment réagit le système immunitaire lorsqu'il doit combattre le coronavirus ? Deux scientifiques ont épluché la littérature pour établir un schéma qui résume la dynamique des effecteurs de l'immunité adaptative.
La question de l'immunité engendrée par le coronavirus SARS-CoV-2 défie encore les scientifiques. Deux médecins, l'un de l'université Emory d'Atlanta, l'autre du Fred Hutchinson CancerCancer Research Center de Seattle, se sont plongés dans la littérature scientifique récente pour essayer de faire émerger un schéma général de l'immunité adaptative déclenchée par le SARS-CoV-2 et son évolution au cours des semaines. Leur point de vue a été partagé par Jama.
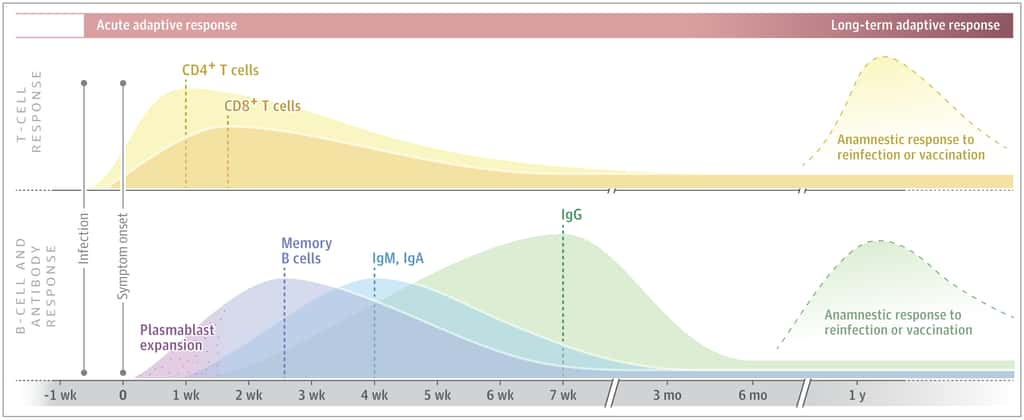
Les lymphocytes en ordre de bataille contre le coronavirus
Les symptômes de la Covid-19 apparaissent entre 7 et 10 jours après l'infection effective par le SARS-CoV-2. Mais le système immunitaire organise déjà la contre-attaque. Les lymphocytes T, spécifiques du SARS-CoV-2, commencent à proliférer dès les premiers jours de l'infection. Les lymphocytes T CD4+, qui agissent comme des chefs de guerre et polarisent la réponse immunitaire, atteignent leur pic environ une semaine après les premiers symptômes ; les lymphocytes T CD8+, qui par leur action cytotoxiquecytotoxique détruisent les cellules infectées, sont les plus nombreux entre la première et la deuxième semaine des symptômes.
Les plasmocytesplasmocytes, les cellules qui produisent les anticorps, interviennent plus tardivement. Et pour cause, les lymphocytes B de l'organisme sont encore naïfs, ils n'ont jamais rencontré les antigènesantigènes du SARS-CoV-2. Une fois les présentations faites, les lymphocytes entrent en expansion clonale et vont subir plusieurs étapes jusqu'à devenir matures : d'abord en plasmoblastes, qui prolifèrent dès l'apparition des symptômes, puis en plasmocytes producteurs d'anticorps anti-SARS-CoV-2.
Parmi le pool de lymphocytes B ayant rencontré l'antigène, certains ne se transforment pas en plasmocytes, mais en cellules B mémoires. Si le même pathogène entre à nouveau dans l'organisme, ces cellules mémoires se différencieront tout de suite en plasmocytes. Ces soldats de réserve sont les plus nombreux environ deux semaines et demie après l'apparition des symptômes.
L’assaut des anticorps spécifiques du SARS-CoV-2
Les anticorps anti-SARS-CoV-2 atteignent leur maximum quatre semaines après l'apparition des symptômes. Il s'agit alors essentiellement d'IgM, IgA et d'IgG. La production d'IgG va encore augmenter tandis que les IgM et A vont progressivement disparaître. Sept semaines après l'apparition des symptômes, les plasmocytes ne produisent pratiquement que des IgG pour se défendre contre le coronavirus.
Dès lors, les IgG vont progressivement disparaître pour atteindre une concentration basale faible environ cinq mois après l'apparition des symptômes. Cette armée dressée contre le SARS-CoV-2 entre alors en sommeilsommeil et ne se réveillera que si une seconde infection par ce même pathogène a lieu.
Ce schéma général décrit l'évolution de l'immunité pour les patients ayant développé des formes de Covid-19 modérées, et désormais guéris. Il ne prend pas en compte les dérégulations du système immunitaire pouvant être associées à des formes sévères, ni la réponse immunitaire des personnes asymptomatiques. De plus, seul l'immunité adaptative est prise en compte dans ce schéma.
Covid-19
Pour en savoir plus sur l'évolution du coronavirus ou Covid-19
Retrouvez tous nos articles sur le coronavirus dans notre catégorie dédiée.
Concernant les actualités de la pandémie :
- Coronavirus : le mystère des patients qui ne guérissent jamais
- Vaccins à ARN messager : quels sont les risques pour notre génome ?
- Quelles sont les différences entre les vaccins Moderna et Pfizer ?
- AstraZeneca : que sait-on des patients victimes de thrombose après l'injection du vaccin ?
- Quels impacts du SARS-CoV-2 sur le cerveau ?
Symptômes du Covid-19 : le diabète et l'hypertension comme facteurs aggravants
Nos questions-réponses :