au sommaire
Les avancées des vaccinsvaccins sur le front des maladies virales, les autres infections aussi font l'objet de recherches pointues. Avec des succès variés. Exemples avec la coqueluchecoqueluche, la méningiteméningite, le paludismepaludisme et la maladie d'Alzheimermaladie d'Alzheimer.
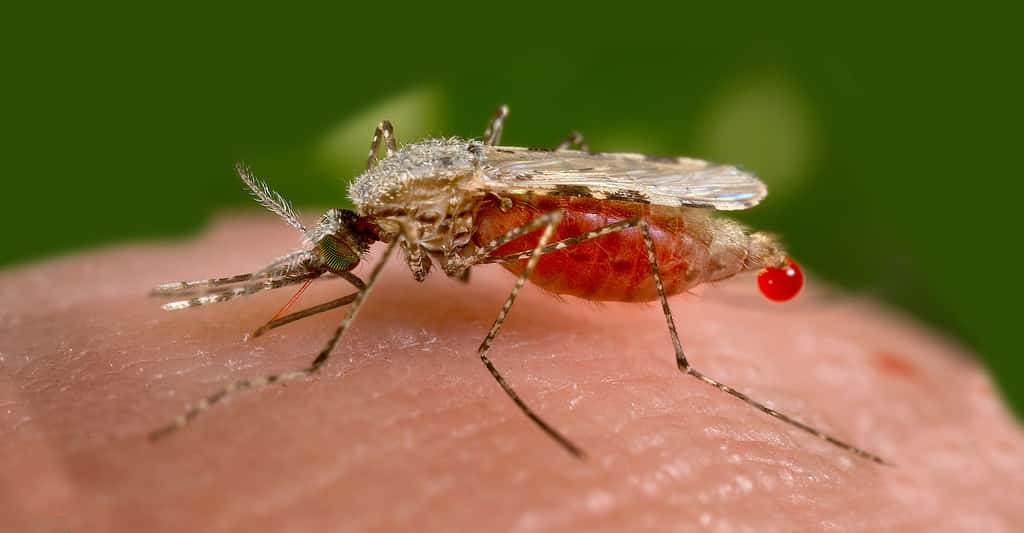
Le développement d'un vaccin contre le paludisme est complexe. Cette maladie est causée par un parasite unicellulaire du genre Plasmodium, transmis lors d’une piqûre par un moustique. Ici, Anopheles stephensi. © Jim Gathany, DP
La vaccination contre la coqueluche
Un vaccin nasal contre la coqueluche est efficace chez les bébés. Loin d'être une maladie disparue, la coqueluche est en recrudescence, y compris en France. Les campagnes de vaccinationvaccination ont fortement réduit l'incidenceincidence de cette maladie autrefois courante. Malgré tout, l'OMSOMS estime qu'elle a touché 16 millions d'enfants dans le monde en 2008, et provoqué 195.000 décès, les nourrissons comptant principalement parmi les victimes. En 2006, une équipe de l'Inserm annonçait avoir développé un candidat-vaccin injectable par voie orale et efficace en une seule dose. Ces travaux, publiés dans Plos Pathogens, n'ont pour l'instant pas abouti à un vaccin utilisé.
Il existe actuellement deux sortes de vaccins contre la coqueluche :
- les vaccins dits à germesgermes entiers, tout simplement parce qu'ils sont constitués de la bactériebactérie Bordetella pertussis entière, mais inactivée à la chaleur ou chimiquement. Ils sont connus pour, parfois, engendrer des réactions locales et générales, parmi lesquelles une fièvrefièvre élevée, des convulsionsconvulsions, le syndromesyndrome des cris persistants, une cyanosecyanose, etc. ;
- les vaccins de deuxième génération, dits acellulaires, largement utilisés dans les pays occidentaux. Ils se composent de deux à cinq antigènesantigènes de la bactérie Bordetella pertussis. Efficaces, ils sont néanmoins coûteux, à tel point que les pays en voie de développement se tournent préférentiellement vers les vaccins à germes entiers.
L'efficacité du vaccin disparaissant avec le temps, le profil habituel des malades a changé. Alors que les enfants de six mois à dix ans, principalement sujets à des formes graves, ne sont que très peu touchés par la coqueluche, la maladie se déclare plus souvent chez les jeunes adultes. Elle est souvent mal diagnostiquée, car les symptômessymptômes ne sont pas aussi caractéristiques que durant l'enfance. La faute aux réminiscences d'une vaccination ancienne. Bien que la maladie soit souvent bénigne à cet âge, les adultes constituent un réservoir pour la transmission de la bactérie aux nourrissons. Ainsi, une étude a montré que 78 % des bébés contaminés l'étaient depuis leurs parents. Deux alternatives se posent alors pour résoudre ce problème :
- vacciner les adultes et adolescents. Problème : la participation de ces tranches d'âge aux campagnes de vaccination est souvent basse ;
- vacciner dès la naissance. Cependant, il faut compter trois injections au moins, séparées à chaque fois d'un mois pour une protection optimale. En plus, les enfants ne seraient pas totalement immunisés avant l'âge de quatre mois (ce qui constitue la tranche d'âge la plus vulnérable).
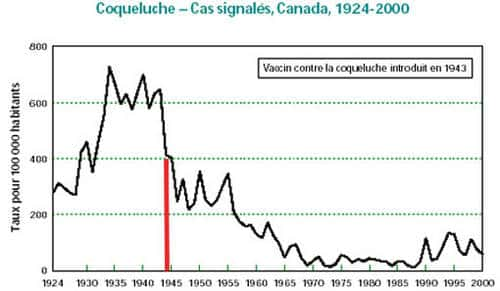
Ce graphique montre qu'au cours du temps, les cas de coqueluche ont globalement chuté au Canada depuis 1924. La vaccination, introduite en 1943, est l'un des facteurs y ayant contribué. © DR
La vaccination contre la méningite
Pour lutter contre la méningite, des vaccins antiméningococciques polyosidiquespolyosidiques contre les sérogroupes A, C, W135 et Y existent depuis plus de 30 ans et sont efficaces chez les adultes et les enfants âgés. Cependant, ils souffrent de plusieurs défauts :
- ils sont d'une efficacité relative chez les enfants en bas âge, le groupe le plus à risque ;
- ils ne constituent pas une protection durable ;
- ils ne procurent pas une immunitéimmunité de groupe, car ils ne diminuent pas la transmission de la maladie dans la population ;
- ils ne semblent pas protéger les personnes à risque contre toutes les formes de portage chronique (manière dont la maladie est transmise d'une personne à l'autre). Par exemple, par voie nasopharyngienne ;
- des doses répétées de vaccins capsulaires polyosidiques ont dans le passé été associées à une hyporéactivité.
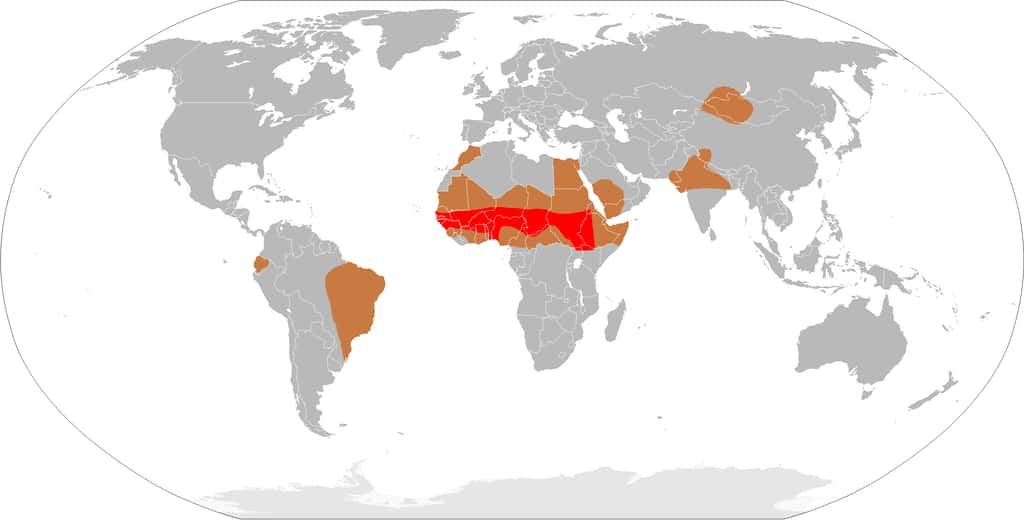
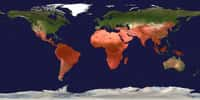
Cette carte signale en rouge vif la ceinture africaine dans laquelle les épidémies de méningite sont fréquentes et mortelles. Les pays signalés en marron clair doivent faire face occasionnellement à des pandémies dangereuses. © Leevanjackson, Wikipédia, DP
Toutes ces raisons cumulées expliquent que les vaccins polyosidiques servent surtout pour le contrôle d'épidémiesépidémies ou de flambées épidémiques, ainsi que chez les voyageurs partant vers des destinations où la maladie est endémiqueendémique.
Un vaccin procurant une protection à long terme pour tous les âges et conférant l'immunité de groupe serait bien plus adapté à la préventionprévention d'épidémies à méningocoqueméningocoque dans la région.
La vaccination contre le paludisme
Le paludisme est une maladie tropicale causée par un parasiteparasite unicellulaire du genre PlasmodiumPlasmodium, transmis lors d'une piqûre par un moustiquemoustique. Il est responsable de plus de 600.000 morts par an, surtout des enfants, parmi les centaines de millions de personnes qu'il affecte. De nombreux pays tireraient de réels bénéfices de la mise au point d'un vaccin contre le paludisme. Malheureusement, il n'existe sur le marché aucun de ces produits.
De nombreux candidats-vaccins ont été testés, mais aucun n'a rempli les critères. Pourquoi ? Le développement d'un tel traitement préventif est très complexe, et il y a de nombreux aspects à prendre en compte. D'une part, il faut que le vaccin soit capable de protéger contre toutes les espècesespèces de Plasmodium à l'origine de la maladie. La phase du cycle parasitaire à cibler doit également être définie. Il est aussi nécessaire de prendre en compte la possibilité de le fabriquer à grande échelle et à moindre coût, car les territoires concernés sont pauvres.

Anopheles gambiae est l’une des espèces d'anophèles, hôtes définitifs du parasite responsable du paludisme. © DP
Ainsi, on peut citer en exemple ce vaccin prometteur mis au point par des chercheurs états-uniens, qui a montré que des adultes traités avec cinq doses du vaccin PfSPZ, préparé par leurs soins, n'avaient pas déclaré la maladie après exposition à des moustiques infectés. Les résultats sont présentés dans la revue Science. Malheureusement, ce produit paraît difficile à utiliser à grande échelle. Pour le concevoir, il faut disséquer les glandesglandes de moustiques infectés. Sachant qu'on parle d'immuniser des centaines de millions de personnes, la quantité d'insectesinsectes contaminés dont il faudrait disposer est simplement irréaliste...
À lire aussi sur Futura :
- L'eau est-elle encore bleue ?
- Des arbres contre le paludisme
- Une moustiquaire high-tech pour combattre le paludisme
Bilan de la recherche sur un vaccin contre la maladie d'Alzheimer
La possibilité d'un vaccin est devenue réelle, d'abord quand les chimistes ont compris la composition de la bêtabêta-amyloïde, de l'APP et de la protéine Tauprotéine Tau, et, ensuite, quand on a identifié les gènesgènes de la forme familiale de la maladie d'Alzheimer.
Grâce à la découverte de ces gènes, les chercheurs ont pu fabriquer des animaux modèles de la maladie d'Alzheimer en les manipulant génétiquement de manière à introduire dans les souris les gènes humains modifiés. Le cerveaucerveau de ces souris développe des plaques amyloïdesplaques amyloïdes identiques à celles observées dans le cerveau des êtres humains atteints d'Alzheimer, et les rongeursrongeurs souffrent eux aussi de problèmes de mémoire.
Après les résultats très prometteurs observés lors des premiers essais du vaccin sur des souris modèles de la maladie d'Alzheimer, on a rapidement entrepris des essais sur les êtres humains. Les essais ont été arrêtés d'urgence en 2002 lorsque des participants à l'étude ont développé une inflammationinflammation cérébrale inquiétante.
Alors, où en sommes-nous ? Les chercheurs étudient activement de nouveaux anticorpsanticorps qui n'auront pas d'effets contraires sur le cerveau. On produit également de nouvelles souris modèles, dont les neuronesneurones contiennent des « écheveaux neurofibrillaires », de manière à tester des anticorps contre les écheveaux. Bien qu'il reste encore beaucoup à faire, ces études pionnières sont enthousiasmantes et porteuses d'un réel espoir de la découverte d'un vaccin éventuel.
Pour l'heure, et après une douzaine de tests durant les dix dernières années, les résultats ne sont pas encore vraiment convaincants, souvent à cause des effets indésirables constatés. Une équipe canadienne semble malgré tout avoir fait une percée intéressante en janvier 2013, dans les Pnas. Son vaccin anti-Alzheimer, à base d'une molécule appelée MPLMPL (monophosphoryle lipidelipide A), a détruit 80 % de la plaque sénile chez des souris atteintes d'une démencedémence semblable à la neurodégénérescence humaine. Dans ce cas de figure, l'inflammation résultante semble bien plus modérée que lors des autres essais, même si le vaccin en tant que tel n'a pas directement été testé chez l'Homme. En revanche, le MPL entre déjà dans la composition de certains vaccins, dans lesquels il fait partie des adjuvantsadjuvants. Son innocuité a déjà été évaluée, ce qui laisse effectivement présager qu'il sera moins nocif pour les patients qui le testeront.