au sommaire
Le VIH, rétrovirus qui cible le système immunitaire
Le virus du SidaSida détruit peu à peu les lymphocyteslymphocytes TT CD4+, des cellules chargées de la bonne coordination de la réponse immunitaire. Ainsi, les défenses de l'organisme sont fragilisées au point de ne plus pouvoir lutter contre des infections normalement bénignes, devenant alors mortelles. C'est l'immunodéficienceimmunodéficience.
Le VIHVIH a été détecté pour la première fois en 1983, par une équipe de l'institut Pasteur, dirigée notamment par Luc MontagnierLuc Montagnier et Françoise Barré-SinoussiFrançoise Barré-Sinoussi (qui recevront le prix Nobel de médecine en 2008 pour leur découverte). Le VIH-2VIH-2 est quant à lui mis en évidence en 1986.
Structure du VIH
Le VIH est un rétrovirusrétrovirus du genre lentiviruslentivirus. Il s'agit donc d'un virus à ARNARN simple brin disposant d'une enzyme appelée transcriptase inversetranscriptase inverse, capable de créer un brin d'ADNADN s'insérant dans le génomegénome de la cellule hôte à partir de l'ARN viral. De plus, ces virus ont la propriété de nécessiter une longue période d'incubation.

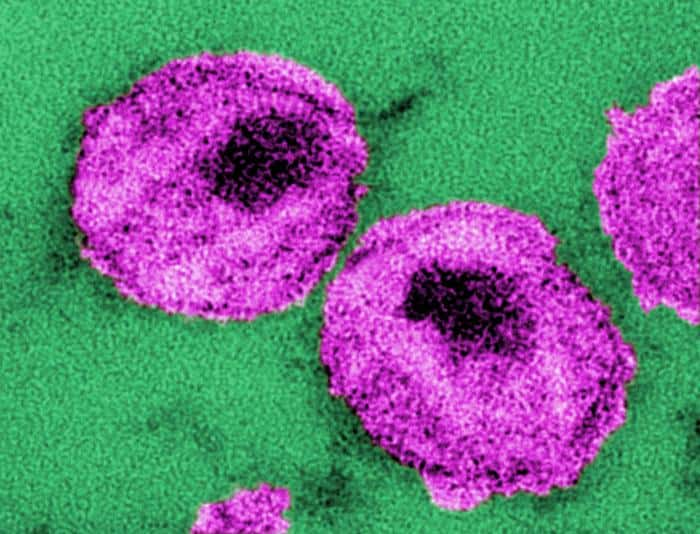
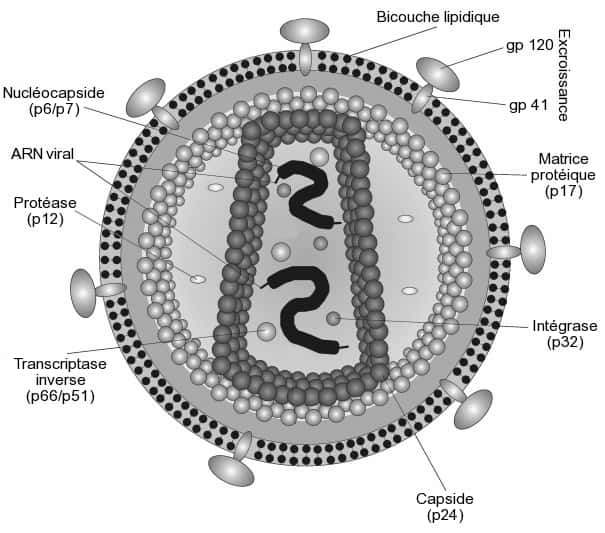
Ce schéma représente le VIH et ses différents compartiments. Son génome, sous forme d'ARN simple brin, est bien abrité derrière la capside. © Daniel Beyer, traduit par Idarvol, Wikipédia, cc by sa 3.0
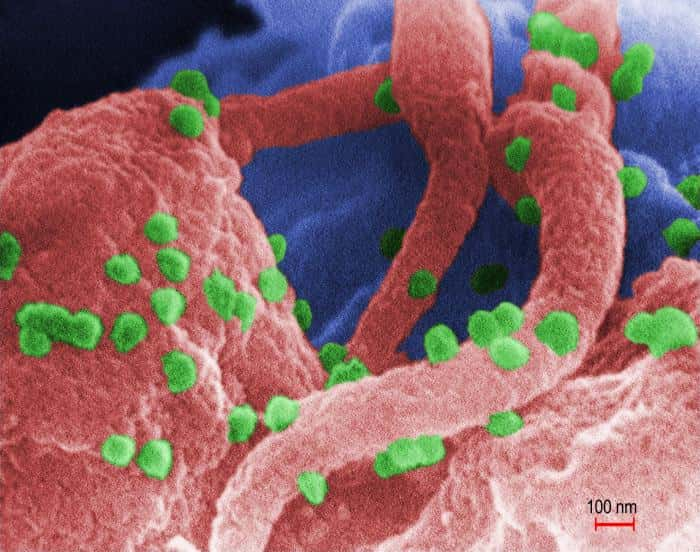
Le VIH forme une sphère d'environ 150 nm de diamètre. La couche externe correspond aux fragments de la membrane plasmiquemembrane plasmique de la cellule, agrémentée de complexes protéiques transmembranaires, dont la gp120, glycoprotéineglycoprotéine capable de reconnaître les marqueurs CD4 des lymphocytes T auxiliaires.
À l'intérieur, une matrice protéique contient la capside du virus. On y trouve l'ARN viral, composé de neuf gènesgènes et entouré de deux protéinesprotéines le protégeant. C'est aussi là que sont placées la transcriptase inverse et l'intégraseintégrase, l'enzyme permettant d'insérer l'ADN viral dans le génome de la cellule hôte.
Le VIH et le mécanisme infectieux
À la différence d'une cellule, un virus ne dispose pas intrinsèquement de tous les éléments nécessaires à sa duplication. Il doit pour cela profiter de la machinerie cellulaire et donc infester une cellule pour se multiplier.
Le VIH dispose d'une protéine (gp120) à sa surface capable de reconnaître spécifiquement le récepteur CD4, exprimé principalement par des lymphocytes T auxiliaireslymphocytes T auxiliaires (LT4). Ces cellules de l'immunitéimmunité se trouvent impliquées dans la médiation de la réponse immunitaire. Ces marqueurs CD4 se retrouvent également sur les macrophages et les cellules dendritiques (d'autres cellules de l'immunité), ainsi que sur les cellules microglialescellules microgliales retrouvées dans le cerveaucerveau.
Une fois dans la cellule, l'ARN viral est transcrit en ADN simple brin par la rétrotranscriptase, très vite complété par un second brin complémentaire. L'intégrase permet ensuite l'insertion du génome viral dans celui de son hôte. La machinerie cellulaire est alors détournée au profit du VIH de manière à le multiplier en milliers d'exemplaires qui sortent par bourgeonnement. Le virus induit alors chez la cellule une réaction d'apoptoseapoptose, la poussant à se suicider et raccourcissant ainsi son espérance de vieespérance de vie, comme décrit dans la revue Biochimie. Ceci explique alors du moins en partie une chute relative des populations de LT4. De manière moins importante, ces cellules sont aussi détruites par autophagieautophagie.
Cependant, paradoxalement, 95 % de la mortalité lymphocytaire se produit chez des cellules non infectées par le VIH, ou plutôt non complètement infectées par le virus du Sida. Le seul contact de la protéine virale gp120 avec le récepteur CD4 pourrait suffire à activer des voies cellulaires aboutissant à la mort de l'hôte. D'autre part, une étude de 2010 parue dans Cell a montré que dans certains cas, le VIH pénétrait les cellules et la transcriptiontranscription inverse pouvait être incomplète. Ainsi, les fragments d'ADN flottant dans le cytoplasmecytoplasme induisent une fois encore une réponse apoptotique de la part de la cellule.
Cette animation reprend les grandes étapes du processus infectieux du VIH dans un lymphocyte T CD4+. La seconde partie de l'infographie représente une frise avec les grandes dates de l'épidémie de VIH jusqu'en 2009. © Idé
La charge virale
Le nombre d'exemplaires de VIH par ml de sang peut varier d'une personne à l'autre, en fonction des traitements et de la progression de l'infection. On considère en général qu'en deçà de 10.000 copies/ml, la virémievirémie est faible. Au-delà de 100.000 copies/ml, elle est forte. Plus la charge viralecharge virale est élevée, et plus les risques de transmission et de progression de la maladie sont forts en retour.
Les phases de l’infection par le VIH
Lorsque le VIH pénètre dans un organisme (phase de primo-infection), il se réplique intensément. La charge virale augmente vite, à mettre en parallèle avec une forte chute des populations de LT4. Au bout de quelques semaines, la réplicationréplication virale ralentit tandis que le système immunitaire s'active davantage. Il fait reculer l'infection et crée davantage de LT4 pour compenser les pertes.
Cependant, les défenses ne parviennent pas à éradiquer le virus, qui poursuit doucement son œuvre meurtrière. Alors que la phase de primo-infection est souvent symptomatique (dans 70 % des cas, avec fièvrefièvre, toux, fatigue, courbaturescourbatures, etc.)), il s'ensuit une période de latencelatence qui dure plusieurs années (10 à 12 ans), parfois accompagnée d'une prise de volume des ganglions lymphatiquesganglions lymphatiques, signe d'une hyperactivation du système immunitairesystème immunitaire.
Les concentrations en LT4 continuent de baisser. L'organisme commence à déclarer des maladies opportunistes, qu'un sujet en bonne santé ne développe pas. Il entre alors en phase de Sida et devient immunodéprimé. Ses défenses ne peuvent plus contrôler les infections normalement mineures qui surviennent. Celles-ci conduisent alors au décès.
Sans traitement, le patient meurt dix à quinze ans après la primo-infection. Les antirétroviraux actuels ralentissent fortement la réplication virale et retardent voire empêchent l'entrée en stade Sida. Ils ne parviennent pas encore à éradiquer les populations virales.