au sommaire
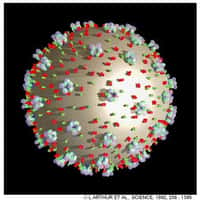
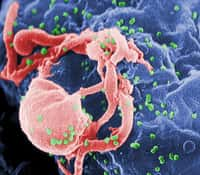
Alors que pour bon nombre de maladies communes, les stratégies de vaccinationvaccination ont montré leur efficacité, le VIHVIH résiste pour l'heure aux différents vaccinsvaccins préventifs et thérapeutiques qu'on lui oppose.
On dit toujours qu'il vaut mieux prévenir que guérir. C'est pourquoi les chercheurs ont essayé depuis le début de l'épidémie de Sida de développer un vaccin efficace afin de permettre au corps de créer des défenses immunitaires capables de détruire le virus s'il pénètre dans l'organisme. Le SidaSida étant d'ailleurs une maladie très lente à se déclarer (une dizaine d'années après l'infection), on pense même pouvoir utiliser un vaccin thérapeutique, capable de développer une immunitéimmunité chez des patients déjà contaminés. Mais si de tels traitements sont intéressants pour lutter contre la ragerage ou d'autres maladies, ils n'ont jamais su se montrer réellement intéressants contre l'infection par le VIH.
Personne n'a encore réussi à trouver la recette du vaccin qui prévient l'infection au VIH ou qui pousse le système immunitaire à détruire le virus du Sida chez les personnes séropositives. Mais de premiers résultats encourageants laissent entrevoir un jour la possibilité que la solution au problème soit découverte. © Andres Rueda, Flickr, cc by 2.0
Les limites du vaccin préventif contre le Sida
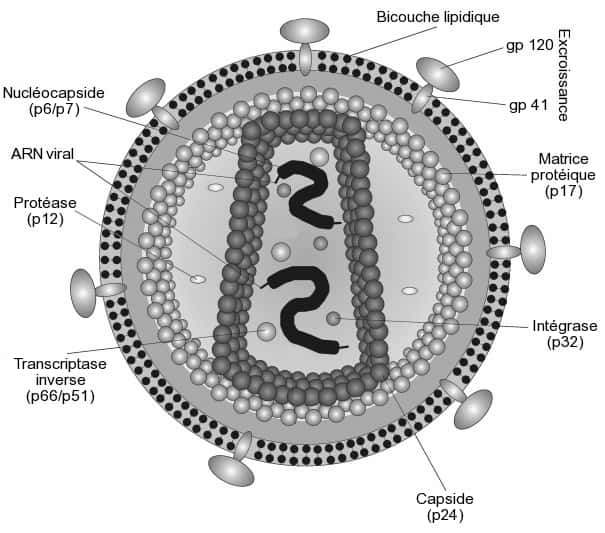
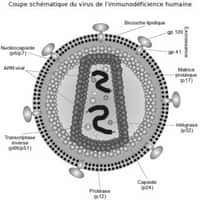
Le VIH n'est pas comparable à tous les virus dont on prévient l'infection par une vaccination régulière. En général, ces pathogènespathogènes présentent à leur surface ou à celle des cellules qu'ils infectent des molécules particulières (des antigènesantigènes), reconnues par les anticorpsanticorps du système immunitairesystème immunitaire comme étrangères à l'hôte. Ainsi, les défenses de l'organisme s'en débarrassent.
Malheureusement, le problème est plus complexe pour le VIH. Tout d'abord, il existe deux souches du virus, VIH-1VIH-1 et VIH-2VIH-2, assez différentes. Bien que la première forme soit largement majoritaire à l'échelle mondiale (la seconde étant surtout limitée à l'Afrique), il est nécessaire de développer deux vaccins différents pour préserver la totalité de la population.
Au-delà de cet aspect, le virus du Sida est en plus très variable. En réalité, la transcriptase inversetranscriptase inverse, l'enzyme permettant de créer un brin d'ADNADN à intégrer dans le génomegénome à partir de l'ARNARN viral, commet régulièrement des erreurs. La séquence du virus s'en trouve altérée, et de ce fait, il n'exprime pas toujours les mêmes protéinesprotéines à la surface. Difficile donc de stimuler les défenses contre une molécule précise, étant donné qu'elle risque de varier.
Malgré tout, le VIH dispose d'un antigène stable, car il s'agit d'une protéine indispensable à sa pénétration dans les cellules hôtes. Cependant, elle est la plupart du temps inaccessible pour les anticorps du système immunitaire, à l'exception du moment précédant l'intrusion. Le délai d'action est trop court pour que l'organisme puisse se défendre efficacement. La vaccination s'avère, pour ce cas, presque impossible.
RV 144, vaccin thaïlandais partiellement efficace
Il existe tout de même un vaccin testé chez l'Homme, qui a montré que la stratégie pouvait au moins partiellement protéger contre le virus du Sida. Baptisé RV 144, il a été testé pendant six ans sur 16.402 volontaires séronégatifsséronégatifs lors d'un essai cliniqueessai clinique de phase III. Ils étaient divisés en deux groupes : une moitié avait droit au vrai vaccin, quand les autres recevaient un placéboplacébo.
Au final, 74 personnes du groupe placébo ont été contaminées par le VIH, contre 51 parmi les individus vaccinés. Le vaccin RV 144 aurait donc protégé 31 % des volontaires contre l'infection par le virus du Sida.
Pourquoi ? La question reste débattue. Depuis, les scientifiques poursuivent les investigations pour déterminer la raison de cette réussite partielle. Pour l'heure, deux études semblent obtenir des résultats préliminaires. La première de ces deux recherches établit l'efficacité de certains anticorps particuliers qui empêchent la pénétration du virus dans les cellules. La seconde étude montre que les patients vaccinés, mais malgré tout séropositifs, sont infectés par certaines souches et pas par toutes. En effet, quand le VIH présente deux mutations particulières, il devient alors sensible au vaccin. C'est donc la démonstration que la grande variabilité du virus du Sida empêche la mise au point d'un vaccin efficace à très grande échelle.
Les anticorps neutralisants à large spectre, la course à la chimère
Après études de patients, il s'est avéré que 20 % des personnes séropositivesséropositives présentaient dans leur sang les traces d'anticorps surpuissants contre le VIH. En effet, le virus mute à une très haute fréquence, si bien qu'il existe de très nombreux variants au sein d'un même patient. Deux à quatre ans après l'infection, les organismes développent alors ce que les scientifiques appellent des anticorps neutralisants à large spectre. Autrement dit, des protéines en mesure de reconnaître de très nombreuses formes du virus du Sida et d'induire sa destruction. Malheureusement pour les patients, ces défenses apparaissent trop tardivement pour éliminer naturellement le VIH.
En revanche, les scientifiques espèrent pouvoir les stimuler chez les personnes non infectées par l'intermédiaire de la vaccination. Comme on ignore quel variant viral va se montrer contaminant, il faut en préventionprévention protéger contre toutes les formes possibles. D'où l'intérêt de ces anticorps neutralisants à large spectre, dont VCR01 ou apparentés, capables de reconnaître environ 90 % des variants du VIH-1. Ils représentent donc un espoir important.
Seul hic, et de taille : il est très difficile d'inciter le système immunitaire à les produire spécifiquement. Ces protéines sont très complexes, ce qui explique pourquoi l'organisme infecté met en temps normal plusieurs années à les synthétiser. Pour l'heure, les chercheurs n'ont pas trouvé la solution, mais des pistes sont avancées. Grâce au suivi d'un patient séropositif sur plusieurs années, une équipe de chercheurs a pu mettre en évidence les différentes étapes nécessaires à la mise en place de l'un de ces anticorps neutralisants à large spectre, et ambitionne de les reproduire pour reformer la protéine morceau par morceau. Tentative qui n'est pas sûre d'aboutir, et qui demandera surtout de très longues années pour être mise au point.
Vaccins thérapeutiques, quelle transition de l’animal à l’Homme ?
Des vaccins thérapeutiques sont aussi entrés en phases cliniques. Avant cela, certains d'entre eux s'étaient révélés prometteurs chez l'animal, notamment chez des singes. Mais la transition à l'Homme ne se vérifie pas toujours.
En janvier 2013, une bonne nouvelle est venue de Barcelone. Lors d'un essai clinique, les patients séropositifs ayant reçu le traitement ont vu leur virémie rester basse durant une période pouvant aller jusqu'à un an, sans prendre de médicaments antirétroviraux en complément. Certes, le succès peut paraître mineur, car le traitement ne guérit pas du Sida, mais il permet aux malades d'améliorer leur quotidien, car les thérapiesthérapies qu'ils suivent habituellement pour contrôler l'infection sont contraignantes et comportent des effets secondaires. Grâce à une piqûre du vaccin, les patients seront tranquilles durant plusieurs mois d'affilée.
D'autres essais sont en cours, dont un qui se déroule à Marseille, en ciblant la protéine Tat Oyi. Des macaques séropositifs ayant bénéficié de ce traitement ont réussi à guérir du Sida. Les chercheurs français se sont fixé des objectifs moins ambitieux : le produit sera un succès si au moins 30 % des patients vaccinés peuvent stopper leurs thérapies antirétrovirales.