Un rapport de cas vient d'être publié dans la littérature médicale. Après une greffe de microbiote, les symptômes d'un patient, probablement atteint de la maladie d'Alzheimer, se sont considérablement améliorés.
au sommaire
Soyons prudent. Ce qui va suivre est un article qui vulgarise un rapport de cas publié dans Journal of International Medical Research, c'est-à-dire, un cas clinique que les médecins ont jugé bon de rapporter dans la littérature scientifique car il était intriguant. Il ne constitue en rien une preuve que la transplantation fécale et l'amélioration des symptômes de la probable maladie d'Alzheimer (MA) du patient sont liés. Et même si c'était le cas, il ne constitue en aucune façon une preuve pour juger de l'efficacité et de la balance bénéfice/risque d'une telle intervention. Prise de précaution faite, commençons.
Le cas clinique
C'est un homme de 82 ans qui a été hospitalisé pour une infection pulmonaire récurrente à Clostridioides difficile, une bactérie résistante à la méthyciline. Les traitements antibiotiques antérieurs ont tous échoué, en témoignent les rechutesrechutes et les prélèvement fécales positifs du patient. Ce dernier est atteint de la maladie d'Alzheimer, bien que son diagnosticdiagnostic n'ait pas été validé par un dosagedosage de biomarqueurs ni par une mesure d'imagerie. Il convient donc de rester prudent par rapport au diagnostic posé de maladie d'Alzheimer. Sa femme relate des symptômes comme de la confusion, une perte de mémoire, de la dépression et des émotions aplaties. Elle rapporte également une aversion à la sociabilité et une aide considérable pour les tâches de base telles que la préparation des repas, la toilette et la prise de ses médicaments. Après un consentement éclairéconsentement éclairé du patient et de son épouse, une transplantation fécale par voie rectale lui a été prodiguée ; sa femme a fait office de donneur. Cette dernière était intellectuellement avertie, avec des émotions normales et une humeur stable.
Deux mois après l'intervention, le patient est guéri de son infection à Clostridioides difficile, mais pas seulement : des améliorations considérables sont remarquées par son épouse sur les symptômes de sa MA. Les tests neurocognitifs et neuropsychiatriques confirment ces observations. Le patient est passé d'un score de 20, faisant état d'une altération cognitive moyenne à un score de 26, témoignant d'une cognitioncognition normale. Six mois après, son état s'est encore amélioré de façon spectaculaire, le patient parvenant à atteindre un score de 29 aux tests cognitifs.
Quel est l'état de l'art de la recherche ?
Comme le rappelle Harry Sokol, professeur en gastrogastro-entérologie et nutrition, « aucune conclusion ne peut et ne doit être tirée de ce type d'observations isolé. Il n'y a, pour l'instant, aucune donnée solidesolide sur l'innocuité ou l'efficacité de la transplantation fécale dans la maladie d'Alzheimer. » C'est ce qui était précisé en préambule de l'article. Ce n'est pas parce qu'un évènement A est suivi d'un événement B que celui-ci est forcément la cause de l'autre dans un milieu complexe non contrôlé. Aussi, le docteur Sabine Hazan -- fondatrice de la société Ventura Clinical Trial -- gastroentérologue et chercheuse en Californie qui rapporte ce cas clinique, précise, à la fin de son article, qu'« un essai randomiséessai randomisé, en double aveugle et contrôlé par placeboplacebo est actuellement en cours pour évaluer l'efficacité de la transplantation fécale dans la maladie d'Alzheimer, dont les résultats sont très attendus. »
Mais, avant de posséder les résultats de cet essai cliniqueessai clinique, qui pourront fournir plus d'informations à cet égard, quel est l'état de l'art de la recherche à l'heure actuelle entre microbiote et maladie d'Alzheimer ? Pour le savoir, nous avons interrogé Sylvie Claeysen, chercheuse en neurosciences moléculaires et pharmacologie à l'Institut national de la Santé et de la Recherche médicale (Inserm).
Futura : Quel est l'état de l'art, au moment où nous échangeons, concernant le rationnel biologique à propos de l'influence du microbiotemicrobiote intestinal sur la maladie d'Alzheimer ?
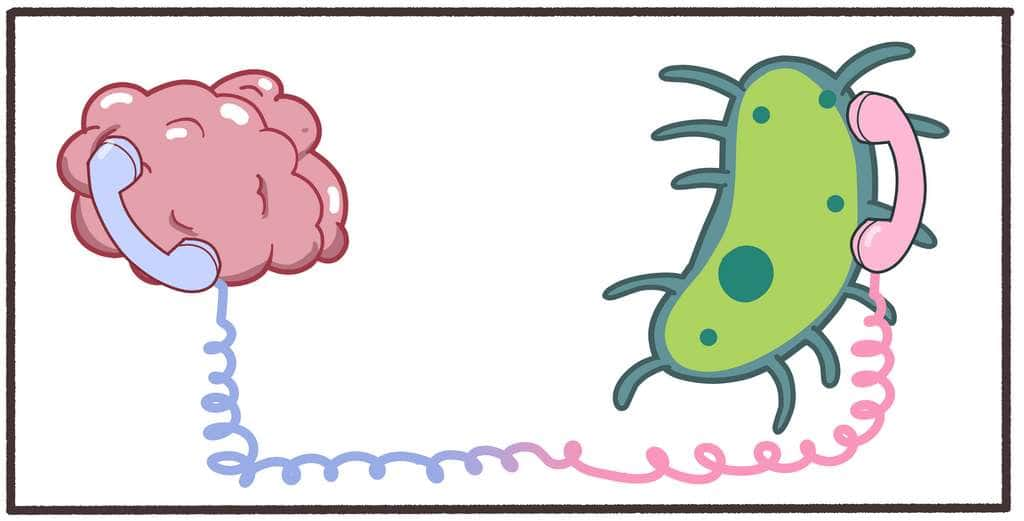
Sylvie Claeysen : Concernant le rationnel biologique, il est admis dans la littérature scientifique que le microbiote intestinal va évoluer avec l'âge et que l'on observe une diminution de la richesse microbienne (quantité de bactéries) et de la diversité bactérienne (nombre de souches différentes) qui est associée avec le vieillissement. De plus, notre cerveaucerveau et notre intestin sont en communication permanente via les systèmes nerveux, vasculaire et immunitaire. Chez une personne saine, ces deux organes sont isolés par la barrière intestinale au niveau de l'intestin et la barrière hémato-encéphaliquebarrière hémato-encéphalique au niveau du cerveau. Chez une personne malade, une altération de la composition microbienne intestinale peut induire une perméabilité intestinale et des moléculesmolécules bactériennes (ADNADN, peptidespeptides, métabolitesmétabolites, composants de la paroi bactérienne, etc.)) peuvent passer dans le sang et atteindre le cerveau. Aussi, nous savons que la barrière hémato-encéphalique est altérée dans le cas de la maladie d'Alzheimer.
On suppose donc que des composants bactériens, voire les bactéries elles-mêmes, pourraient perturber le fonctionnement cérébral et être responsables (ou simplement entretenir) de la neuro-inflammationinflammation associée à la MA. De même, le peptide bêtabêta-amyloïde (Aß) est connu de longue date pour être un anti-microbien qui augmente en présence d'un pathogènepathogène. Un article publié en 2016 rapporte une augmentation rapide de l'Aß lors d'injections intra-cérébrales de pathogènes dans le cerveau de modèles murinsmodèles murins de MA. il semble donc y avoir un lien entre les peptides Aß (l'une des caractéristiques principales de la MA) et les microbesmicrobes. Enfin, des travaux montrent qu'une altération de la composition bactérienne intestinale a été associée avec des maladies mentales (dépression, autisme) mais également avec des maladies neurodégénérativesmaladies neurodégénératives comme la maladie de Parkinson.
Futura : Concernant des données de corrélation et de causalité ?
Sylvie Claeysen : Chez l'humain, trop peu d'études bien réalisées sont disponibles concernant la composition microbienne de patients MA versus des contrôles sains ou autres démencesdémences. Un article de 2017 décrit des différences de composition bactérienne dans les selles de sujets MA versus sujets contrôles non déments. De façon très intéressante, les augmentations ou diminutions de l'abondance de certaines souches bactériennes corrèlent avec le niveau des biomarqueurs (peptide Aß, protéine Tauprotéine Tau,) dans le liquideliquide céphalocéphalo-rachidien. Un autre article de la même année décrit une augmentation de bactéries pro-inflammatoires et une diminution de bactéries anti-inflammatoiresanti-inflammatoires chez les personnes âgées ayant un déficit cognitif et une charge amyloïde.
Chez le modèle murin, plusieurs études rapportent une différence de composition bactérienne fécale entre des modèles transgéniquestransgéniques de souris spécifiques pour étudier la maladie d'Alzheimer (expression exacerbée d'un gènegène associée à une production excessive de peptide Aß) et des souris naïves issues des mêmes portées. Dans mon équipe, nous avons en effet constaté que des souris transgéniques nées de mères saines (le père apportant le transgènetransgène), séparées au moment du sevragesevrage de leurs frères et sœurs de génotypegénotype sauvage/non muté, vont avoir un microbiote intestinal qui va évoluer différemment. Dans ce cas, c'est donc l'amyloïde/les mutations génétiquesgénétiques qui vont induire la dérive microbienne. La publication de cet article est en préparation.
Un autre travail publié en 2017 rapporte de façon similaire que des souris transgéniques ont une composition bactérienne différente des souris sauvages. Les souris transgéniques élevées en absence de germesgermes vont avoir une diminution spectaculaire de production d'amyloïdes et une composition bactérienne différente des souris sauvages. La colonisation de ces souris avec les microbiotes des souris élevées en animalerie conventionnelle augmente la production d'amyloïdes, les microbiotes « Alzheimer » augmentant plus l'amyloïde que les microbiotes naïfs/sains. Dans ce cas, c'est donc la composition ou la richesse bactérienne qui influence la production d'amyloïde. Toutes ces données sont corroborées par d'autres études qui montrent que l'administration d'antibiotiques diminue la taille et le nombre des plaques amyloïdesplaques amyloïdes chez ces souris transgéniques. Tout cela constitue un faisceau de preuves conduisant à penser qu'une causalité existe, au moins chez le modèle murin.
Chez l'humain, aucune donnée sérieuse prouvant définitivement la causalité n'existe à l'heure actuelle. Ce rapport de cas est le premier, à ma connaissance, à rapporter un possible effet de la transplantation fécale sur un patient humain atteint de la maladie d'Alzheimer. La causalité reste, bien évidemment, à démontrer chez l'Homme, on ne peut tirer aucune conclusion hâtive d'un rapport de cas.
Futura : Ce rapport de cas relatant une amélioration clinique chez un patient MA après une transplantation fécale ne prouve rien, bien évidemment, mais est-elle inattendue ou, au contraire, un tel évènement était-il prévisible ?
Sylvie Claeysen : Je dirais qu'avec les données que nous accumulons dans mon équipe, cela ne me surprend pas et que c'était prévisible. Le lien entre le microbiote et la santé mentale est loin d'être compris et admis dans la communauté scientifique mais les travaux réalisant des transplantations fécales dans des pathologiespathologies comme l'autismeautisme et la dépression sévère ont démontré le formidable potentiel de la modulationmodulation du microbiote pour rétablir un équilibre neurochimique perturbé.
Futura : Des essais sont-ils en cours pour cerner les mécanismes existant entre microbiote et la maladie d'Alzheimer ? À un autre stade beaucoup plus clinique de la recherche, des essais sont-ils menés concernant l'effet d'alimentations, de thérapeutiques, de souches bactériennes (ou autres), de métabolites particuliers modulant le microbiote (composition ou métabolites) associés à une amélioration clinique de la MA ?
Sylvie Claeysen : Une méta-analyse réalisée en début d'année par une équipe chinoise a analysé tous les essais cliniques testant des probiotiquesprobiotiques pour une indication de la maladie d'Alzheimer. Les auteurs concluent que les probiotiques ont un effet positif sur la cognition des patients MA et des sujets présentant des pertes cognitives légères (MCI). J'avoue ne pas avoir regardé en détail cette étude pour déterminer sa fiabilité. Dans mon équipe et en collaboration avec le Centre Mémoire de Ressources et de Recherche (CMMR) de Montpellier, nous démarrons une étude visant à analyser la composition du microbiote intestinal et sanguin de patients MA versus sujets contrôles, et l'impact du transfert de microbiote de patients MA sur la physiologie et les performances de mémoire en modèle murin (incluant des analyses métabolomique, immunologique et métagénomiquemétagénomique pour identifier des pistes mécanistiques).
Ce qu’il faut
retenir
- Un patient, probablement atteint de la maladie d'Alzheimer, a vu son état s'améliorer après une transplantation fécale pour traiter une infection bactérienne résistante.
- Aucune conclusion ne peut bien sûr être tirée d'un simple rapport de cas.
- Néanmoins, le rationnel biologique et les données de corrélations sont assez solides pour démarrer des essais cliniques, dont l'un est déjà en cours, réalisé par l'équipe qui a rapporté ce cas clinique dans la littérature.