Le coronavirus déploie des trésors d'inventivité pour échapper aux attaques du système immunitaire. Dans une pré-publication, des chercheurs décrivent sa capacité à faire fusionner les cellules pour se répliquer à l'abri des anticorps.
au sommaire
Lors de l'infection, les virus se fixent à une cellule hôte, la pénètrent et y produisent à la chaîne leur matériel génétiquematériel génétique et leurs protéines structurales. Une fois les virions assemblés, ils quittent la cellule pour en infecter une autre. Ce schéma, très simplifié, est valable pour beaucoup de virus dont le SARS-CoV-2. Hors de la cellule, les virions sont à la merci du système immunitaire, notamment des anticorpsanticorps neutralisants qui les capturent avant qu'ils n'infectent une autre cellule.
Comme les virus et les humains évoluent conjointement depuis des millénaires, les entités microscopiques ont mis au point des stratégies d'évasion. Il y a évidemment la capacité de mutation des virus qui, en accumulant les changements dans leur structure, ne sont plus reconnus par les anticorps. C'est ainsi que plusieurs variants du coronavirus, avec une résistancerésistance accrue aux anticorps neutralisants, ont émergé. Mais ce n'est pas la seule stratégie à leur disposition.
Certains virus sont capables d'infecter de nouvelles cellules sans être libérés dans le milieu extra-cellulaire, et donc être vulnérables aux anticorps ; c'est la propagation cellule à cellule. Il existe plusieurs stratégies, comme celle de la synapsesynapse virale pratiquée par le VIHVIH ou le virus de l'herpèsherpès, ou encore le passage via les jonctions qui tiennent les cellules entre elles. Le coronaviruscoronavirus est aussi adepte de la propagation de cellule à cellule, notamment de la technique de la fusionfusion cellulaire. Les cellules infectées par le SARS-CoV-2 peuvent fusionner avec leurs voisines, formant ainsi une super-cellule ou une super-usine à virion. Ce phénomène a été décrit dans des expériences in vitroin vitro réalisées par une équipe internationale de chercheurs, et dont les résultats ne sont disponibles qu'en pré-publication à ce jour.
Fusionner les cellules pour les infecter à l'abri de l'immunité
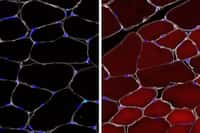
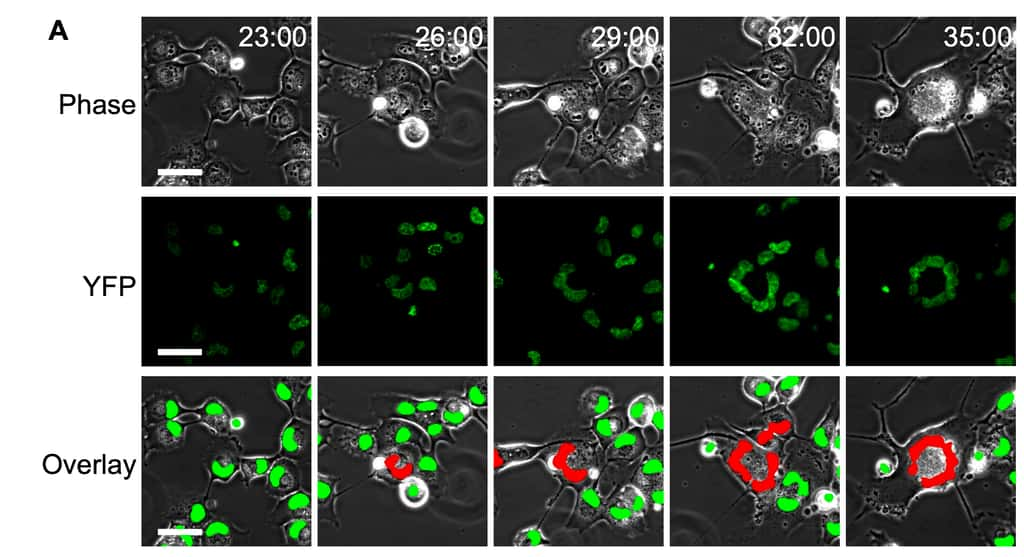
Ces super-cellules s'appellent des syncitia -- ou syncitium au singulier. Elles sont plus grandes que les cellules normales et contiennent plusieurs noyaux, un pour chaque cellule fusionnée lors d'une infection virale. Pour observer la formation des syncitia provoquée par le coronavirus, les scientifiques ont utilisé une lignée de cellules de poumonpoumon, dont le noyau est marqué, qui exprime le récepteur du coronavirus ACE2. Ces cellules saines sont infectées artificiellement par l'ajout d'une cellule unique infectée par le SARS-CoV-2. À 36 heures post-infection, 20 % des noyaux des cellules sont compris dans un syncitium, disposés en anneau. Grâce à un time-lapsetime-lapse, les scientifiques ont pu observer l'apparition des premiers syncitia dès 6 heures après l'infection.
Ce mode de transmission est-il sensible aux anticorps neutralisants formés après la vaccinationvaccination ? Selon les résultats des scientifiques, non. Les scientifiques ont testé l'effet d'un anticorps monoclonalmonoclonal et des plasmasplasmas issus de patients convalescents sur ce mode de propagation. Les variants Alpha (B.1.1.7) et BêtaBêta (B.1.351) sont bien sensibles aux anticorps neutralisants, avec moins d'efficacité pour le variant Bêta comme cela avait été observé depuis son émergenceémergence. Mais les anticorps neutralisants n'empêchent pas les variants de se propager de cellule à cellule via les syncitia.
Les vaccins remis en cause ?
Heureusement, cela ne veut pas dire que les vaccinsvaccins sont bons à jeter et perdent de leur efficacité. La propagation de cellule à cellule, si elle a été observée in vitro et existe probablement in vivoin vivo, notamment dans les poumons, n'est peut-être pas la première voie de propagation du virus dans l'organisme. De plus, la vaccination déclenche la production d'anticorps neutralisants, mais aussi des lymphocytes qui savent repérer et détruire les cellules infectées, et donc les syncitia. En revanche, les auteurs de l'étude suggèrent que les syncitia peuvent être impliqués dans la persistance de l'infection, notamment chez les personnes immunodéprimées où elle reste active plusieurs mois.