au sommaire
Quarante-huit. Ils seront 48 candidats à la vaccination contre le VIH, divisés en quatre groupes de 12. Ces patients séropositifs recevront trois injections d'un vaccin thérapeutique dans l'espoir de proposer une alternative aux trithérapies dont les contraintes et les effets secondaires posent problème. La vaccination aura lieu au centre d'investigation clinique du CHU Conception à Marseille.
La première étape (phase I/IIa) de ce projet, annoncé par la Société d'accélération du transfert de technologie du sud-est (SATT)) dont les actionnaires sont l'université d’Aix-Marseille et l'Assistance publique des hôpitaux de Marseille (AP-HM), sera de s'assurer de l'innocuité du vaccin, éprouvé chez l'animal mais jamais testé chez l'Homme. En parallèle, il s'agira également de déterminer la dose efficace, celle qui sera utilisée ultérieurement dans une phase IIb au cours de laquelle 80 malades (répartis en deux groupes de 40) recevront le principe actif ou un placébo. Avant une hypothétique phase III, à plus large échelle, si les résultats et les moyens financiers sont au rendez-vous.
Dans le cas d'une infection au VIHVIH, comme pour le cas des cancerscancers, les scientifiques sont autorisés à travailler et à tester leurs produits directement sur des volontaires déjà malades. Dans le cadre de cet essai clinique, il sera proposé à des patients séropositifs d'arrêter leur trithérapie pendant 2 mois après les trois injections du vaccin.
Cibler la protéine Tat pour faire taire le VIH
Le grand public perçoit un vaccin comme un traitement préventif, à l'instar de ceux contre la grippegrippe ou la tuberculosetuberculose. Toutefois, dans le cas de maladies à évolution lente comme le SidaSida, il est tout à fait envisageable que ce genre de thérapiethérapie puisse être à la fois thérapeutique (pour des personnes déjà infectées) et préventive (pour celles qui ne le sont pas encore). Rappelons le cas célèbre du vaccin contre la ragerage mis au point par Louis Pasteur, qui prévient l'apparition des symptômessymptômes mais qui soigne également, comme il l'avait fait avec le petit Joseph Meister, enfant de 9 ans, déjà infecté par le virusvirus après avoir été mordu par un chienchien enragé.
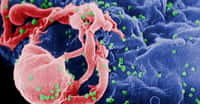
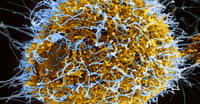
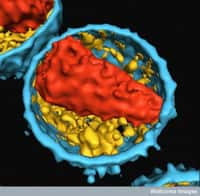
Le VIH, bourgeonnant ici d'un lymphocyte en culture, s'attaque au système immunitaire et empêche l'organisme de s'en débarrasser. À terme, les défenses étant anéanties, le patient développe le Sida et ne peut pas résister aux attaques de pathogènes. © Dr. Ewin P. Ewing, CDC, DP
Le traitement développé par Erwann Loret et ses collègues de la faculté de pharmacie du campus Timone, à Marseille, se base sur l'inactivation par le système immunitaire de la protéineprotéine virale TatTat au niveau extracellulaire, sécrétée par les cellules infectées par le VIH. Elle protège l'hôte indésirable en empêchant les macrophagesmacrophages et lymphocyteslymphocytes TT cytotoxiquescytotoxiques de débarrasser l'organisme des cellules contaminées.
Le chercheur explique à Futura-Sciences le mode d'action de son produit. « La piste de la vaccination à base de Tat a déjà été exploitée chez l'Homme, mais sans succès. Les chercheurs italiens derrière ce projet ont commis l'erreur de croire que n'importe quel variant de la protéine en guise d'antigèneantigène induisait la synthèse d'anticorpsanticorps neutralisants. Or ce n'est pas le cas. Nous venons en revanche de montrer dans le Journal of Biological Chemistry que notre vaccin, à base du principe actif Tat Oyi, pouvait induire cette réponse immunitaireréponse immunitaire qui bloque la protéine virale en générant ces fameux anticorps neutralisants. »
Un macaque devenu séronégatif
Pour que cet essai soit un succès, les résultats doivent remplir les critères fixés par OnuSida, qui exige que la virémievirémie (le taux de virus dans le sang) reste indétectable pour au moins 30 % des patients vaccinés. Les trithérapies actuelles ne permettent pas de détruire le VIH, simplement de le pousser à se tapirtapir dans des cellules en attendant son heure. Il se retrouve en quantité tellement faible dans l'organisme que les tests ne peuvent pas le repérer. Mais après 3 à 4 semaines sans médicament, la virémie atteint des seuils détectables. L'objectif est donc, après vaccination, de continuer à ne plus détecter le VIH chez les patients, pour leur éviter la plupart des contraintes et des effets secondaires des traitements.
Le potentiel d'un tel vaccin est connu depuis des années. « En 2006, nous avons publié dans Retrovirology une étude similaire chez le macaque, reprend Erwann Loret. Plusieurs singes ont été infectés par le SHIV, un hybridehybride entre le virus du Sida humain et celui des autres primatesprimates. Après 56 jours, les cellules infectées par le SHIV étaient devenues indétectables uniquement chez les macaques vaccinés avec Tat Oyi. » Une preuve de l'efficacité du modèle.
Mais il y a mieux ! « L'un des macaques a fait ce que l'on appelle une rétroséroconversion, avec une virémie détectable. » Le singe était devenu séronégatif, à l'image de ces 23 femmes gabonaises dans les années 1980, comme l'explique la légende de la photo ci-dessous. « Un nouveau variant du SHIV, plus agressif, a été réinjecté à ce macaque. Après un léger épisode de séropositivitéséropositivité quelques semaines plus tard, le macaque se débarrassait encore du virus. »
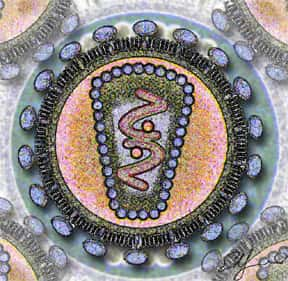
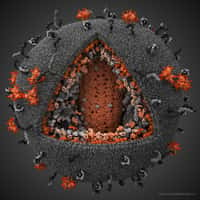
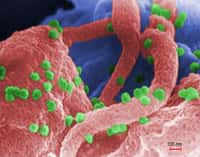
Ce schéma représente le VIH, un virus qui contamine plus de 30 millions de personnes à travers le monde. Il faut signaler malgré tout qu'il existe des cas naturels de rétroséroconversions. En 1986, 25 femmes gabonaises se rendant au dispensaire de Libreville étaient diagnostiquées séropositives. Deux ans plus tard, 23 d'entre elles ne l'étaient plus mais gardaient des traces de l'infection. Immunité innée ou acquise ? Pour Erwann Loret, de telles proportions ne peuvent plaider que pour une réponse acquise du système immunitaire. C'est cette étude qui, entre autres, le mena vers le chemin de la protéine virale Tat Oyi. © Los Alamos National Laboratory, Wikipédia, DP
Le vaccin, traitement le plus adapté contre le Sida
Mais pourquoi un vaccin ? La question se pose depuis que de nombreuses tentatives ont échoué dans le passé. Pour le chercheur, c'est la seule solution qui permet de toucher un maximum de malades. « C'est la méthode la moins chère, car deux ou trois injections suffisent pour guérir un patient, alors qu'un traitement antirétroviral demande une prise quotidienne sur du très long terme. » Des moyens qui dépassent ceux des pays en voie de développement, les plus affectés par la maladie.
« Depuis 15 ans d'efforts et de programmes internationaux, seule une minorité de femmes dans le monde ont accès lors de leur accouchementaccouchement à un antiviralantiviral qui réduit la transmission du VIH-1 de la mère à l'enfant de 25 % à 1 %. Il s'agit pourtant de la prise d'un antiviral lors d'une seule journée. Dans ce contexte, il est illusoire de prétendre fournir la dose quotidienne de trithérapie nécessaire pour les 33 millions de personnes infectées dans le monde avec un suivi médical même réduit, souligne Erwann Loret. La vaccination est la seule approche thérapeutique envisageable contre le Sida au niveau mondial. Il y a une quarantaine d'années, l'OMS a démontré qu'avec seulement deux ou trois injections d'un vaccin efficace on pouvait éradiquer une maladie virale comme la variolevariole en une dizaine d'années. »
Et pourquoi un vaccin thérapeutique plutôt que préventif ? Pour des considérations éthiques se défend le scientifique : « un vaccin préventif contre le Sida doit d'abord démontrer qu'il soigne. En Thaïlande, il y a 2 ans, on a testé un produit contenant deux principes actifs qui n'avaient rien donné dans des protocolesprotocoles thérapeutiques. Ce vaccin n'aurait jamais dû être testé car il y a eu des contaminationscontaminations qui peut-être n'auraient jamais eu lieu sans cet essai ». Effectivement, l'illusion de la protection pousse parfois à ne plus appliquer correctement toutes les règles. C'est d'ailleurs ce que craignent certains spécialistes à la suite de l'autorisation de mise sur le marchéautorisation de mise sur le marché du Truvada aux États-Unis, qui limite mais n'empêche pas les risques de contamination.