au sommaire
Avec la conception du premier enfant à un âge de plus en plus avancé, et la présence dans le sang de nombreux produits potentiellement reprotoxiques (contamination aux pesticides ou aux dérivés de plastiqueplastique), les problèmes d'infertilité, masculine ou féminine, concernent un nombre croissant de couples. Côté hommes, la fertilité est affectée notamment par une diminution de la concentration du sperme en spermatozoïdes ou par une mobilité réduite.
Malgré l'existence de méthodes de procréation médicalement assistée, l'aide au développement de spermatozoïdes fonctionnels n'est pas encore à l'ordre du jour, vu la complexité du processus de spermatogenèse. En effet, chez l'homme, l'obtention d'un gamète prêt à féconder un ovocyte à partir de la lignée germinale, demande 64 jours, au cours desquels se déroulent des étapes successives de prolifération et de différenciation cellulaire.
La spermatogenèse, un long processus
Les spermatogoniesspermatogonies, cellules possédant un matériel génétiquematériel génétique complet (2n chromosomeschromosomes) subissent des mitosesmitoses pour se multiplier et former les spermatocytes I. Ces cellules entament la première étape du processus de méiose, en séparant les paires de chromosomes homologueschromosomes homologues dans deux cellules filles, appelées spermatocytes II. La méioseméiose se poursuit par la deuxième étape, où les deux chromatideschromatides d'un même chromosome sont également séparés. Les cellules qui en résultent, les spermatidesspermatides, possèdent alors n chromosomes, c'est-à-dire la moitié du patrimoine génétique.
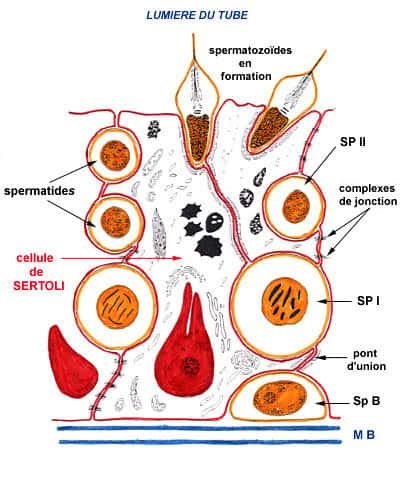
Les spermatozoïdes sont issus du processus de spermatogenèse (du bas vers le haut). Sp B : spermatogonie ; SP I et SP II : spermatocytes I et II. © Nicole Vacheret
Mais une étape est encore requise pour obtenir des spermatozoïdes fonctionnels. Les spermatides doivent subir la spermiogenèsespermiogenèse, c'est-à-dire une différenciation morphologique, où ils vont acquérir leur flagelleflagelle et une forme allongée, mais aussi condenser leur matériel génétique et former l'acrosomeacrosome. Une fois parés, les spermatozoïdes migrent vers le tube séminifère du testiculetesticule.
In vitro, le testicule continue de fonctionner
Tout ce processus n'avait jamais pu être reproduit in vitroin vitro à partir de cellules de mammifèresmammifères, mais une équipe de chercheurs japonais de l'Université de Yokohama vient d'y parvenir chez la souris. Mieux, les gamètes obtenus ont pu féconder des ovocytesovocytes et donner naissance à des souriceaux en pleine forme. Leurs résultats ont été publiés dans la revue Nature.
Ces biologistes ont prélevé des testicules de souris âgées de 2 ou 3 jours, pour s'assurer qu'ils ne contenaient pas encore de spermatozoïdes matures. Les tissus ont ensuite été soigneusement placés dans une boîte de Pétri en présence d'un milieu de culture, pendant deux mois, donc suffisamment longtemps pour espérer voir apparaître des gamètes, la spermatogenèse durant 35 jours chez la souris.
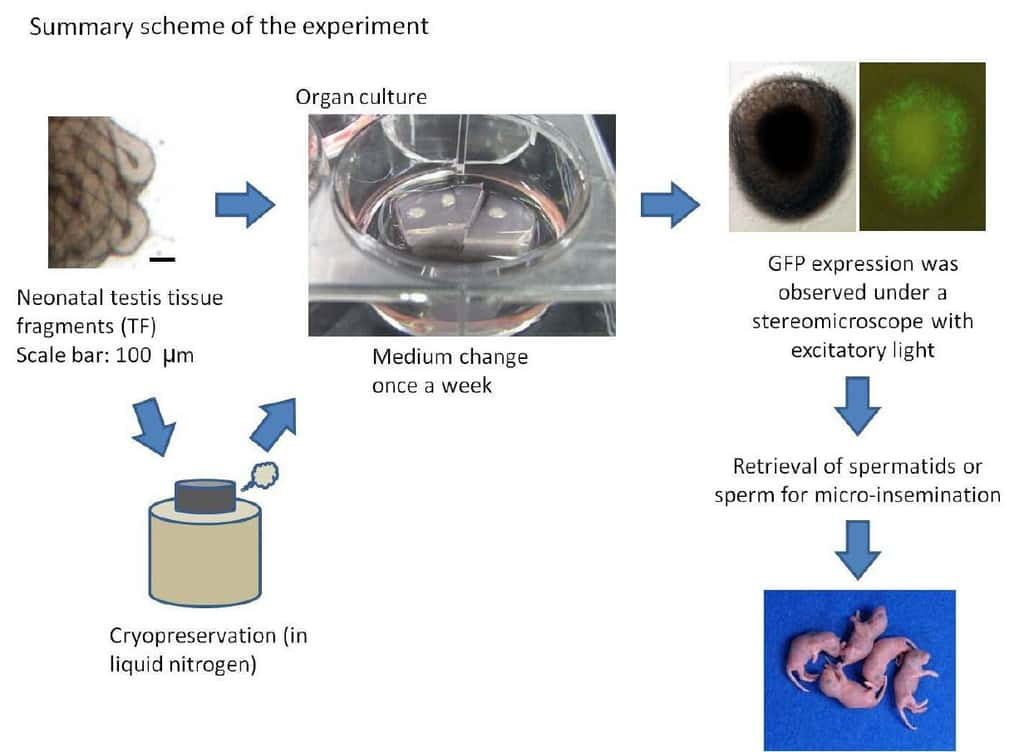
Schéma de l'expérience réalisée par les chercheurs japonais. Le tissu testiculaire (congelé ou non) a été placé dans un milieu de culture. Les spermatozoïdes, dont la présence a été vérifiée par fluorescence, ont été utilisés pour une micro-injection d'ovocytes, ce qui a donné naissance à des souriceaux en pleine santé. © Université de Yokohama
Des espoirs pour le traitement de l’infertilité masculine
Pour s'assurer de la bonne progression de la spermatogenèse, les chercheurs n'ont pas utilisé n'importe quelles souris mais des lignées transgéniquestransgéniques qui expriment une protéineprotéine fluorescente, la GFPGFP, à des stades particuliers du processus. Rassurés par ce qu'ils voyaient au microscopemicroscope (des cellules vertes, et donc probablement des gamètes fonctionnels), ils ont ensuite réalisé une injection intracytoplasmique de spermatozoïdeinjection intracytoplasmique de spermatozoïde (ICSI)) dans des ovocytes. Non seulement la nouvelle génération obtenue se porteporte très bien mais elle a même pu se reproduire de façon naturelle.
Ces mêmes résultats ont également été obtenus après congélation et décongélation des tissus testiculaires. Pour la procréation médicalement assistéeprocréation médicalement assistée, cette nouvelle est particulièrement intéressante. Elle suggère que cette technique, si elle fonctionne chez l'Homme, pourrait être une solution dans le cas de cancer du testiculecancer du testicule (pour conserver le tissu prélevé) ou pour traiter d'autres causes d'infertilité masculine.