au sommaire
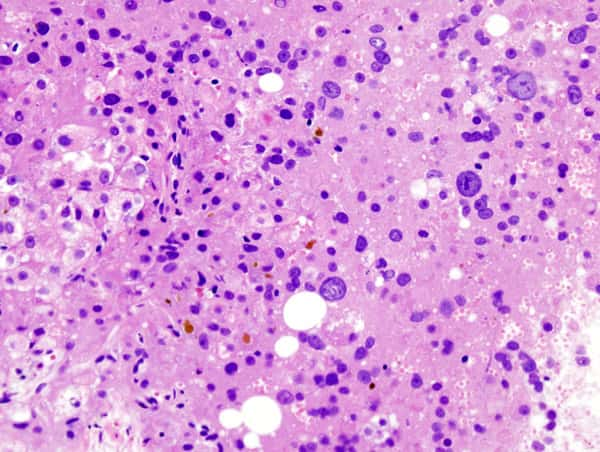
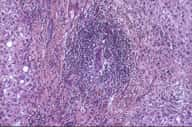
L'infection par le VHC peut mener à une cirrhose du foie, visible ici sur cette coupe histologique. © Licence Creative Commons
Provoquée par un virus (le VHCVHC), l'hépatite C devient chronique pour 80% des patients, soit environ 150 millions de personnes dans le monde. Le VHC se multiplie dans le foie, ce qui peut mener à terme à l'apparition d'une cirrhose. Environ 350.000 personnes meurent chaque année des suites de l'infection par le VHC.
Le meilleur moyen actuel de ralentir la progression de la maladie, voire de guérir les patients, consiste en l'association de deux moléculesmolécules, l'interféron et de la ribavirine : on parle alors de thérapie combinéethérapie combinée. Mais cette bithérapie n'est efficace que dans la moitié des cas. Son efficacité, en effet, dépend de plusieurs paramètres, dont le génotype du virus : les génotypes viraux 2, 3 et 5 sont guéris dans 4 cas sur 5, et les1 et 4 dans presque 1 cas sur 2. L'efficacité varie également d'un patient à l'autre.
En effet, pour un même génotype viral, une partie des patients ne réagit pas positivement à la thérapie combinée et ne goûte qu'à ses effets secondaires souvent désagréables : fièvrefièvre, courbaturescourbatures, anémieanémie, perte de poids, troubles psychologiques, dérégulation thyroïdienne... Pour éviter aux patients de subir ces troubles alors que le traitement n'est pas bénéfique par ailleurs, il est essentiel de comprendre quelle est la cause d'une telle disparité dans l'efficacité du traitement en fonction des malades. Une équipe du Département de GénétiqueGénétique Médicale à l'Université de Lausanne a planché sur la question et a trouvé la réponse... dans les gènesgènes.
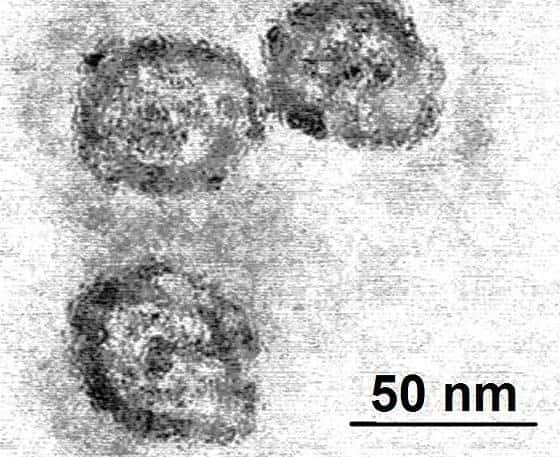
Le virus de l'hépatite C vu au microscope électronique. © PhD Dre / Licence Creative Commons
L'interféron lambda : certains l'ont, d'autres pas
L'hôpital universitaire de Lausanne a vu défiler pendant des années de nombreux porteurs du VHC. Les chercheurs ont saisi l'opportunité d'effectuer une étude génomiquegénomique comparative à large échelle. Le but était de corréler la réponse positive ou négative des patients face à la thérapie combinée à un polymorphisme génétiquepolymorphisme génétique. Des généticiensgénéticiens, cliniciens et statisticiens se sont associés pour étudier les génomesgénomes de 1.362 personnes, dont 1.015 étaient infectées de façon chronique par le VHC et 347 avaient spontanément éliminé le virus après infection.
Les chercheurs ont utilisé des puces à ADNADN, outils très en vogue et très commodes pour analyser un grand nombre de gènes en un temps record. De cette manière, il a été possible de mettre en évidence un polymorphisme lié à un seul nucléotidenucléotide (SNPSNP pour single nucleotid polymorphism)) dans la réponse différentielle à la bithérapie. Ce nucléotide est localisé dans le gène nommé IL28B, qui code pour l'interféron lambda-3, une cytokininecytokinine antivirale. Les patients possédant le gène muté sont ceux qui répondent le moins bien au traitement.
Les chercheurs ne se sont pas arrêtés là : ils savaient d'où venait le problème, ils n'avaient plus qu'à essayer de le résoudre ! Des patients en phase clinique 1B sont actuellement traités par la molécule clé : l'interféron lambda. D'après le Dr. Kutalik, premier auteur de l'article, les résultats semblent encourageants.