au sommaire
Depuis quelques années, on l'avait presque oublié... mais il revient en force. Le clonage faisait rêver les biologistes à la fin des années 1990 et au début des années 2000. Une prouesse semblait à portée de main. Cependant, les difficultés techniques se sont révélées plus importantes que prévu, tandis que des inquiétudes bioéthiques ont poussé de nombreux pays, dont la France, à légiférer et limiter, voire interdire, de telles recherches. Seules les investigations sur le clonage thérapeutique, visant à l'obtention de cellules souches embryonnaires (CSE), sont autorisées sur certains territoires.
Mais avec la mise au point des cellules souches pluripotentes induites (CSPiCSPi) en 2006, qui ne nécessitent pas d'embryon mais seulement quelques manipulations génétiques, l'intérêt pour le clonage, mal maîtrisé, est retombé. Cette nouvelle technologie promet certes de grandes avancées en médecine régénérative : néanmoins, des doutes demeurent quant à l'innocuité de ces cellules. Les modifications de l'ADNADN laissent craindre une immaturité et une forte propension à la cancérisation. Des tests seront très prochainement entamés au Japon.
C'est parce qu'on ignore encore qui des CSE ou des CSPi sont les plus avantageuses d'un point de vue thérapeutique que Dieter Egli, de l'institut de recherche de la New York Stem Cell Foundation (NYSCF)), estime que la recherche sur le clonage mérite d'être poursuivie. Avec son laboratoire, il vient de faire grand bruit dans la revue Nature en réussissant à obtenir des CSE par la technique ayant abouti à la naissance de la brebis Dolly chez une patiente atteinte de diabètediabète de type 1.
Le clonage thérapeutique contre le diabète de type 1
Ce n'est pas une première. Il y a environ un an, en mai 2013, l'équipe de Shoukhrat Mitalipov, de l'université de la santé et des sciences de l'Oregon (États-Unis), avait été pionnière en réalisant cette performance depuis des cellules d'un nouveau-né. Le 17 avril dernier, une collaboration entre scientifiques Sud-Coréens et États-Uniens a permis de réussir l'exploit à partir de cellules somatiquescellules somatiques de deux hommes adultes. Les travaux de Dieter Egli ont donc un très léger retard... mais un peu d'avance malgré tout. Car ils sont allés plus loin que leurs prédécesseurs en différenciant les CSE obtenues en cellules de leur choix.
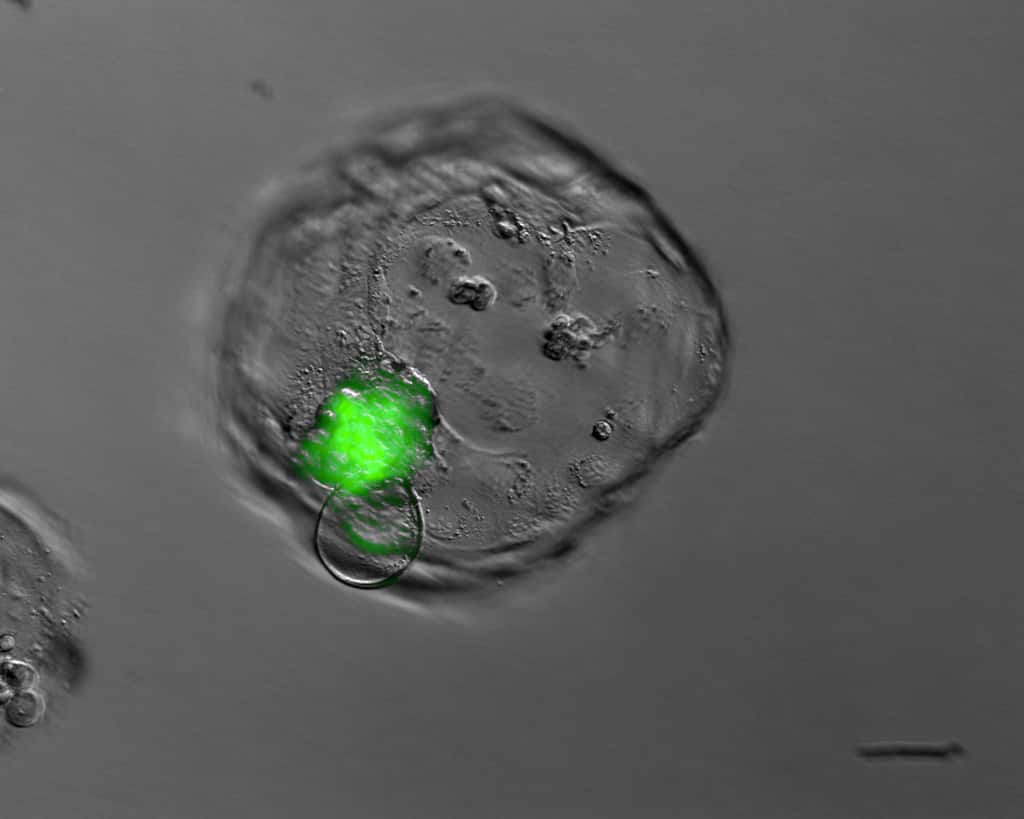
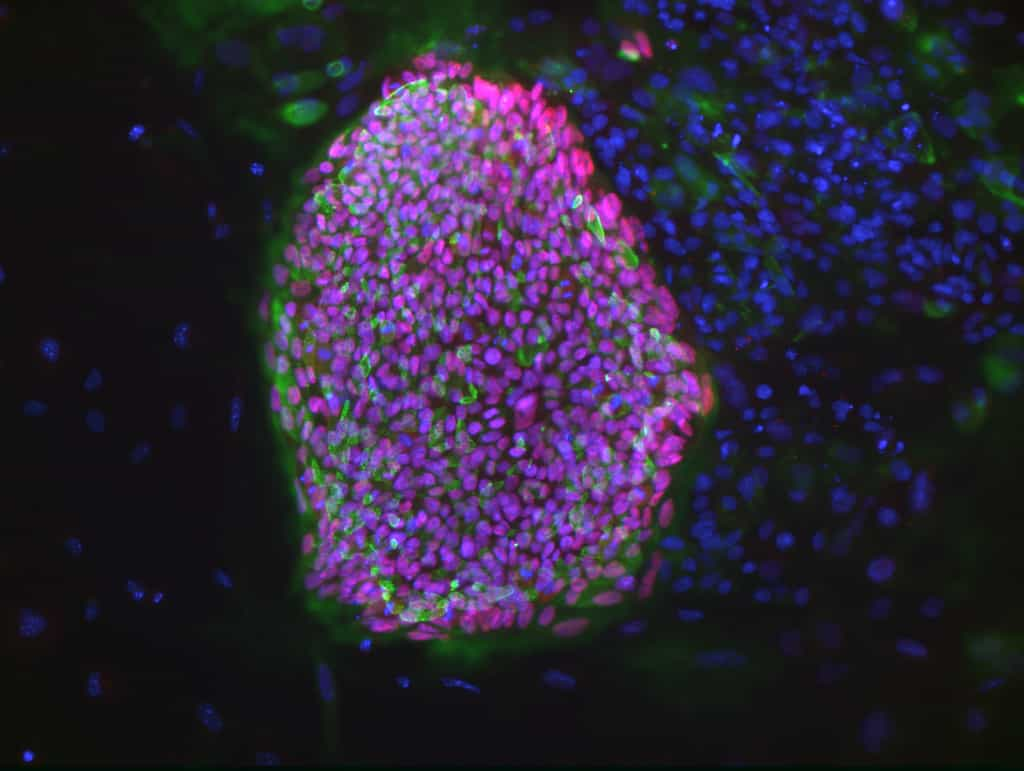
Cette cellule est un hybride : l’ovocyte contient un noyau (en vert) récupéré depuis une cellule somatique d’une patiente touchée par le diabète de type 1. © Dieter Egli, NYSCF
Dans les trois cas de figure, la technique utilisée est la même. Des cellules somatiques sont prélevées sur une personne volontaire, desquelles on extrait le noyau, tandis que des ovocytesovocytes récupérés chez des donneuses sont énucléés. À l'aide d'un virusvirus nommé Sendai, les scientifiques parviennent à faire pénétrer le noyau dans l'ovuleovule. Après ajout de caféinecaféine pour stabiliser l'ensemble, une décharge électrique stimule les divisions cellulaires de ce semblant d'embryon. Au bout de quelques jours, les chercheurs peuvent récupérer les cellules souches.
Dans cette nouvelle étude, le cobaye n'a pas été choisi au hasard. Il s'agit d'une femme de 32 ans touchée par le diabète de type 1, dit insulinodépendant, affection génétique qui frappe généralement les sujets jeunes. Cette maladie se caractérise par la destruction progressive des cellules bêtacellules bêta-pancréatiques, sécrétrices d'insuline, régulant la glycémieglycémie. Les patients sont donc condamnés à s'injecter à vie cette hormonehormone... sauf si les cellules faisant défaut sont régénérées. Or, les scientifiques ont réussi à transformer les CSE en cellules bêta-pancréatiques. Une première étape nécessaire avant une transplantationtransplantation qui pourrait, théoriquement, soigner le malade.
La médecine régénérative teste ses armes
Le clonage thérapeutique n'est pas encore suffisamment avancé pour éprouver la méthode chez l'Homme. Néanmoins, par cette nouvelle étude, il montre que la recherche s'approche progressivement des objectifs qu'elle s'était fixés au début des années 2000.
Tout le monde s'accorde à dire que la technique ne pourra pas être mise en place pour chaque patient, du fait du coût et des besoins en ovocytes, difficiles et douloureux à récupérer. Les scientifiques imaginent déjà créer des banques de cellules souches dans lesquelles puiser au cas par cas. Verront-elles le jour ou seront-elles supplantées par les CSPi ? La question demeure, mais l'intérêt de poursuivre dans cette voie est réel, tant qu'aucune technique n'a réellement fait ses preuves chez l'Homme.
Quant aux inquiétudes éthiques ? Certains s'interrogent. Mais elles n'ont pas (encore) de raison d'être selon Shoukhrat Mitalipov, car aucun laboratoire n'est en mesure de cloner un être humain. Lui-même s'est évertué des années durant à tester la technique chez le singe. Cela n'a jamais fonctionné, à l'exception d'une fois. Mais le fœtusfœtus est mort au bout de deux mois...