Une équipe de scientifiques français s'est penchée sur la mémoire immunitaire induite après la vaccination seule, après une infection par le SARS-CoV-2, ou après la combinaison des deux. Comparaison a pu être faite des taux d’anticorps neutralisants dans le sang pour chacun des différents types d'immunité : naturelle, vaccinale, hybride ? Quelle est la combinaison qui confère l'immunité la plus protectrice face à une réinfection ?
au sommaire
Une grande partie de la population a développé une immunité contre le SARS-CoV-2 à la suite d'une infection ou de la vaccination. En outre, certains patients infectés bénéficient d'une immunité dite « hybridehybride » lorsqu'ils ont été vaccinés après leur épisode infectieux.
Des scientifiques de l'Inserm, du CNRS, de l'Université Claude-Bernard Lyon 1 et de l'ENS de Lyon au sein du Centre international de recherche en infectiologie (Ciri) cherchent à caractériser l'empreinte laissée par l'exposition au SARS-CoV-2 par la vaccination ou par la combinaison des deux événements sur la mémoire immunitaire. L'objectif ? Mieux appréhender les mécanismes de la réponse immunitaireréponse immunitaire face au virus afin d'améliorer la prise en charge des patients et d'optimiser les stratégies vaccinales.
Dans une nouvelle étude, les scientifiques ont comparé la mémoire immunitaire d'individus convalescents, vaccinés ou non contre le SARS-CoV-2, avec celle induite par la vaccination chez des individus vaccinés n'ayant jamais été infectés par le virus. Leurs résultats montrent que les personnes vaccinées après une infection sont les mieux protégées d'une réinfection par le SARS-CoV-2. L'article complet est publié dans la revue Science Translational Medicine.
Différents types d'immunité
Notre organisme garde en mémoire les infections qu'il a déjà combattues afin de nous protéger contre une éventuelle réinfection. L'efficacité de la vaccination repose sur une stratégie consistant à simuler une infection pour induire une immunité protectrice, c'est-à-dire la production de cellules à mémoire « entraînées » à la reconnaissance du pathogène qui pourront protéger l'organisme en cas d'infection.
Dans le cas de la Covid-19Covid-19, l'immunité est conférée soit par l'infection (immunité naturelle) soit par la vaccination (immunité vaccinale). Certaines personnes bénéficient par ailleurs d'une immunité dite « hybride » puisqu'elles ont été vaccinées après un épisode infectieux.
Pour mieux appréhender les mécanismes précis de la réponse immunitaire face au SARS-CoV-2, l'équipe de scientifiques a comparé différents paramètres de la mémoire immunitaire à partir d'échantillons sanguins récoltés chez des individus porteurs d'une immunité naturelle, d'une immunité vaccinale ou d'une immunité hybride contre le SARS-CoV-2. Elle s'est plus spécifiquement intéressée à la réponse immunitaire adaptative et plus précisément à la réponse dite « humorale » (voir ci-dessous).
Le saviez-vous ?
En savoir plus sur la réponse immunitaire adaptative
La réponse immunitaire adaptative se met en place quelques jours après le contact avec l’agent pathogène, contrairement à l’immunité innée qui, elle, est immédiate. On peut distinguer deux grandes catégories de réponse immunitaire adaptative.
- Les réponses dites « cellulaires » sont fondées sur la reconnaissance et la destruction des cellules infectées par les lymphocytes T cytotoxiques (tueurs).
- Les réponses dites « humorales » sont fondées sur la production d’anticorps par les lymphocytes B. Ces anticorps reconnaissent le pathogène et le neutralisent pour l’empêcher d’infecter les cellules cibles.
La mémoire immunitaire humorale comporte deux compartiments :
- la mémoire sérologique, estimée par les taux d’anticorps circulants produits par les plasmocytes à mémoire. Ces anticorps permettent de créer une barrière susceptible de prévenir la réinfection ;
- la mémoire cellulaire, constituée par les lymphocytes B à mémoire qui ne sécrètent pas d’anticorps mais peuvent se différencier de manière rapide et massive en plasmocytes pour générer une nouvelle production d’anticorps amplifiée. Ces lymphocytes B à mémoire sont sollicités lorsque la barrière d’anticorps produits par les plasmocytes à mémoire est déficiente ou insuffisante.
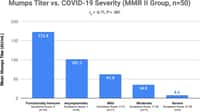
Les résultats indiquent que six mois après la dernière injection vaccinale ou après infection, les personnes qui présentent une immunité hybride sont celles qui ont les plus forts taux d'anticorps neutralisants dans le sang.
Une meilleure protection conférée par l'immunité hybride
Au-delà de cette variation quantitative de la mémoire sérologique, les auteurs montrent également que l'immunité hybride induit une modification qualitative de la mémoire cellulaire constituée par les lymphocyteslymphocytes B. Celle-ci se traduit par la multiplication du nombre de certains lymphocytes B à mémoire porteurs de récepteurs permettant leur relocalisation au niveau des muqueuses respiratoires et intestinales. Ce dernier point suggère que l'immunité hybride pourrait conférer une meilleure protection aux sites de pénétration du virus SARS-CoV-2.
« Dans leur ensemble, les résultats de cette étude démontrent la supériorité de l'immunité hybride sur toutes les autres formes d'immunité. Ils soulignent l'importance d'inclure les individus préalablement infectés dans les campagnes de vaccination », explique Thierry Defrance, chercheur Inserm et dernier auteur de l'étude. Enfin, cette étude nous rappelle que les taux d'anticorpsanticorps sériques sont certes un marqueur important de l'immunité, mais qu'ils ne constituent pas le seul déterminant d'une immunité protectrice. D'autres composantes de la mémoire immunitaire, lymphocytes TT mais aussi lymphocytes B à mémoire, peuvent induire un rebond de la sécrétionsécrétion d'anticorps lorsqu'elles sont stimulées par le virus ».