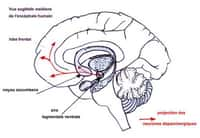
Dans un récent commentaire publié dans Clinical Pharmacology and Therapeutics, Fabrizio Benedetti, un neurobiologiste italien spécialisé dans la recherche sur l'effet placebo, pose une question qui laisse perplexe : est-ce que la recherche scientifique sur l'effet placebo va donner de l'engouement aux thérapies jugées pseudoscientifiques ? Difficile de le savoir pour l'instant, mais cet expert semble inquiet. Son inquiétude est-elle justifiée ?
au sommaire
« C'est sûrement l'effet placeboplacebo. » Vous avez peut-être déjà entendu cette phrase après avoir reçu quelque chose qui ne s'apparente pas, dans notre expérience courante, à un soin. Vous aviez mal quelque part, vous ne vous sentiez pas bien, bref, vous souffriez d'un mal quelconque (et généralement pas d'une maladie grave) et grâce à cette chose que l'on nomme effet placebo, vous allez mieux. Ce genre d'évènement à de quoi vous interroger. Encore faut-il se poser les bonnes questions. Avant d'esquisser une piste de réflexion à la question posée par le titre de cet article, nous allons brièvement faire un tour du côté de la philosophie de la médecine pour interroger ce concept d'effet placebo et le comprendre un peu mieux. Finalement, nous nous demanderons quelle est la place des effets placebo dans la pratique médicale et discuterons rapidement de quelques problèmes que les personnes travaillant sur ces questions rencontrent.
Le paradoxe de l'effet placebo
Au sein de la médecine moderne, les chercheurs doivent systématiquement démontrer l'efficacité d'une thérapeutique en la soumettant à des essais cliniques randomisés en double aveugle contre placebo ou contre un médicament déjà considéré comme efficace (on appelle cela, les essais de non-infériorité), cela dans le but de limiter les biais et de tenter d'isoler l'effet du médicament testé. Comme souvent dans le domaine scientifique, pour comprendre et expliquer, on cherche à isoler. Pour qu'une thérapeutique soit validée, il faut qu'elle montre une efficacité supérieure et significative sur le plan statistique au placebo. On pourrait se contenter de cet état de fait. On pourrait se dire qu'après tout, c'est comme ça que l'on mesure l'efficacité et qu'il n'y a pas besoin d'aller plus loin. Mais qu'entend-on au juste par efficacité ?
Comme l'évoque Jean-Félix Gross, doctorant en philosophie de la médecine, travaillant actuellement sur une thèse concernant l'effet placebo : « expérimentalement, on remarque que les personnes à qui on délivre une intervention placebo vont systématiquement mieux, parfois beaucoup mieux, que les personnes à qui on ne donne aucune forme de traitement. Cet état de fait a participé à former le consensus actuel concernant le fait qu'il existe une certaine spécificité de l'effet placebo. » Dès lors, si une personne va mieux après quelque chose et que ce quelque chose agit spécifiquement sur les maux de cette personne comparativement à rien du tout, ne peut-on pas parler d'une certaine efficacité de l'effet placebo ? Il semble bien qu'on puisse, même si cela ne revêt pas le même sens qu'une efficacité démontrée par un essai clinique randomisé en double aveugle contre placebo. C'est ici que réside tout le paradoxe des effets placebo : on les considère comme efficaces (il y a tout une littérature qui existe pour montrer par quels biais et mécanismes physiologiques, psychologiques ou psychosociaux, ils sont efficaces et comment les maximiser) et ils sont en même temps la ligne de démarcation épistémique de l'efficacité thérapeutique. Ils sont considérés positivement d'un côté (ils peuvent avoir une efficacité, parfois spécifique) et négativement de l'autre (ils sont considérés comme la limite à partir de laquelle un soin devient efficace, sous-entendu que les effets placebo ne sont pas efficaces en ce sens).
C'est probablement cela qui fait craindre à Fabrizio Benedetti, en plus de l'augmentation des propositions émanant de thérapeutes alternatifs de nouvelles pratiques placebo à son département, un engouement pour les pseudo-thérapies à cause de la recherche sur l'effet placebo. En effet, si ce « critère épistémique » pour reprendre le terme utilisé lors de notre discussion avec Jean-Félix Gross, disparaît ou devient moins important, il existe un risque qui est celui de voir débarquer une offre de thérapies sur le marché, se targuant d'être efficaces parce qu'elles stimulent les effets placebo. C'est une crainte qui semble être partagée par Rémy Boussageon, médecin généraliste et docteur en philosophie, auteur d'une thèse sur l'efficacité thérapeutique et l'objectivité curative : « si nous acceptons des traitements qui sont équivalents à leurs placebos au sein des essais cliniques randomisés, le risque est d'accepter toutes les substances ou tous les dispositifs qui se prétendent efficaces. Nous ne pensons pas qu'un tel relativisme soit bénéfique pour les malades ». Alors comment résoudre ce paradoxe ?

Tracer les limites des effets placebo
Si l'on se base sur les nombreuses définitions et les expériences réalisées à ce jour, une ambition pour résoudre ce paradoxe serait de mieux comprendre les mécanismes de l'effet placebo. C'est ce que font plusieurs équipes de recherche dans le monde. Mais plusieurs problèmes se posent encore.
Premièrement, le fait que le placebo comme mesure de l'efficacité clinique réelle soit une constructionconstruction expérimentale. En effet, l'essai clinique classique nous assure qu'il est possible de séparer nettement l'effet placebo de l'effet propre du traitement. Or, cela ne fonctionne que si ces effets sont radicalement distincts et qu'ils ne font que s'additionner. Pourtant, les expériences réalisées sur l'effet placebo plaident plus en faveur d'un modèle interactionniste entre la thérapeutique et les effets placebo. En somme, cela veut dire qu'au lieu de simplement s'ajouter à l'effet de la thérapie, les effets placebo pourraient, dans certains cas, la moduler. Dès lors, la distinction pure que nous promettait l'essai clinique randomisé ne semble être qu'une construction expérimentale. Elle ne nous informe pas sur l'efficacité en pratique de clinique réelle.
Deuxièmement, les effets placebo recouvrent un grand ensemble d'interventions : des mécanismes neurobiologiques plus ou moins simples à étudier, en passant par les mécanismes psychologiques liés aux attentes du patient, à ses prévisions et à son expérience personnelle jusqu'aux mécanismes psycho-sociaux en matièrematière de relation soignant-soigné, et la liste est encore longue. Le chapitre de la thèse de Rémy Boussageon qui traite de cette question se nomme « L'impossible soustraction » en référence à l'expression inventée par François Dagognet, philosophe français, dans son livre La raison et les remèdes. Autrement dit, soustraire les effets placebo lors d'une expérience pour n'obtenir que le résultat pur de l'efficacité fantasmée de l'essai clinique semble être quelque chose d'impossible à atteindre pour une grande majorité d'affections cliniques.
Troisièmement, cela demanderait à la médecine de repenser sa méthodologie afin d'identifier et de classer les différents types de thérapies selon leurs effets caractéristiques, leurs effets placebo (ou nocebos) et leurs absences d'effet. L'entreprise de délimiter les contours des effets placebo s'annonce extrêmement complexe et avec elle la possibilité de résoudre le paradoxe susmentionné.
L'hégémonie épistémologique de la médecine moderne
Personne ne pourra nier les progrès et les avancées qu'a permis la médecine moderne, que ce soit par l'amélioration de ses techniques et de sa méthodologie au fil des siècles. Pourtant, il faut admettre la tension palpable qui existe de nos jours. Avec ce critère épistémologique qu'est le placebo, la médecine a réalisé des progrès phénoménaux et a, en même temps, par souci pour l'objectivité qui l'obsède depuis longtemps, délaissé l'aspect global de sa pratique : « le problème de hiérarchisation entre médecines et médecines alternatives est un problème de médecins. Dans les études sociologiques sur la façon dont fonctionnent les patients dans le système de santé, la plupart ne sont pas "irrationels" : s'ils ont une infection ou une maladie grave, ils vont à l'hôpital », affirme Jean-Félix Gross.

Cela fait écho à la thèse d'Albin Guillaud et notre série d'articles sur les médecines dites alternatives qui montraient que le recours principal à ces thérapies était la douleur chronique et l'errance thérapeutique. Il semble bien que les patients viennent chercher dans ses prestations quelque chose que la médecine moderne n'est pas capable de leur apporter. Pourtant, il existe aussi des patients qui font le choix d’un pluralisme thérapeutique en alliant soins conventionnels et soins alternatifs. Par ailleurs, l'utilisation de ces thérapies non conventionnelles pose le problème de la sécurité. À défaut de parvenir à distinguer radicalement ces offres de soins sur le plan des effets placebo qu'elles procurent ou non, une régulation par rapport à leurs risques est nécessaire tout comme en médecine conventionnelle concernant des problèmes comme la surmédication ou la médication inadaptée qui font courir des risques aux patients.
Une conclusion difficile
Récapitulons brièvement : le critère du placebo aboutit à un paradoxe en matière d'efficacité, ce qui pousse les médecins et les philosophes qui travaillent sur ces questions à affiner de plus en plus sa définition et à repenser les modèles d'efficacité et la méthodologie pertinente selon un trouble et un patient donné. Pour Jean-Félix Gross, le problème du placebo « révèle un entrelacement d'un certain nombre de préconceptions épistémiques, morales et pratiques. C'est un prétexte pour parler de la place du patient dans le soin, pour parler de l'objectivité et pour repenser le soin et l'épistémologie de la médecine de manière globale ».
On sait aussi que l'utilisation des effets placebo peut être efficace pour certains patients dans un nombre considérable de troubles (douleur lombaire, syndrome de l'intestin irritable, douleur post-opératoire, etc.)), ce qui permettrait, en les employant à bon escient, de limiter le recours ou de diminuer les doses des anti-inflammatoiresanti-inflammatoires par exemple. À la fin de notre discussion, Jean-Félix Gross nous avoue soutenir un anarchisme médical : « je suis extrêmement content qu'on ait des vaccinsvaccins, qu'il existe un médicament contre la gouttegoutte et que le diabète ne soit plus un problème grâce à l'insulineinsuline mais d'un autre côté, je suis aussi content d'avoir à ma disposition différentes offres de soins pour des affections plus complexes à appréhender comme les douleurs ». La position du doctorant en philosophie reflète la question principale de son travail de thèse, à savoir pourquoi les effets placebo sont-ils généralement considérés par les acteurs de la recherche médicale comme quelque chose de négatif, comme un sous-remède ?
Néanmoins, cette position marginale pose un problème. Si l'on conserve l'exemple du mal de dos, outre le fait que l'activité physiquephysique soit un traitement fabuleux et de plus en plus plébiscité, on sait, grâce à des études épidémiologiques, que les personnes qui souffrent le plus de ce genre d'affection sont généralement des individus appartenant à des classes socio-économiques défavorisées. Cela amène encore son lot de questions car les personnes qui auraient le plus besoin de soins maximisant les effets placebo sont souvent celles qui ne peuvent pas se payer des soins non remboursés, remboursement qui est, à l'heure actuelle, décidé en partie selon la norme épistémique du placebo (car il existe des soins efficaces non remboursés, par exemple les consultations chez un diététiciendiététicien. Cela met en exergue le fait que la décision est également politique, comme cela avait été le cas à propos du remboursement de l'homéopathie).
Lorsque nous soumettons à Jean-Félix Gross ce problème, il acquiesce : « si je soutiens un anarchisme médical, ce n'est qu'à la condition qu'il existe une réelle égalité dans l'accès aux soins ». Et l'accès au soin n'est pas le seul souci. L'éducation thérapeutique du patientéducation thérapeutique du patient et une circulation pérenne et fiable de l'information en santé sont également des thèmes primordiaux dans un tel système. Revenons maintenant à notre question initiale. La recherche scientifique sur le placebo accroît-elle l'intérêt pour les pseudo-thérapies ? Il est difficile de répondre sérieusement à cette question étant donné que le commentaire du neurobiologiste italien fait état de son inquiétude personnelle. Mais tentons d'y répondre en posant une autre question : si c'était le cas, serait-ce vraiment préjudiciable ? Pas forcément. Cela pourrait être l'occasion d'une refonte en profondeur de la relation soignant-soigné, où le social contenu dans le terme « médico-social » passerait au premier plan. Ne faudrait-il pas, comme évoqué au sein de notre article, combattre les dérives en général (patient éloigné du système de soin à cause de thérapies alternatives, pratiques à risque de certains thérapeutes alternatifs et médecins, surconsommation de médicaments ou prise de substances en situations inadaptées, etc.) plutôt que de rejouer incessamment les mêmes querelles de chapelles philosophiques ? Parce que ni la croyance en une efficacité pure ni certaines croyances magiques ne semblent être bénéfiques pour les patients.