au sommaire

Les recommandations de prise en charge du VIH/Sida en Afrique dictées par l'OMS évoluent. © Phovoir
Des médicaments pas toujours accessibles, des situations épidémiologiques différentes, des structures de soins trop peu nombreuses et mal équipées hors des grandes villes... Les conditions de santé en Afrique subsaharienne justifient la mise en œuvre de recommandations particulières pour la prise en charge et la préventionprévention du VIH. C'est pourquoi fin 2010, l'Organisation mondiale de la santéOrganisation mondiale de la santé (OMS)) a révisé ses recommandations sur le bon usage des antirétroviraux dans les pays à revenus faibles ou intermédiaires.
Que faut-il en retenir ? Le point avec plusieurs spécialistes de la question, réunis récemment à Paris sous l'égide du Resapsi (Réseau africain des praticiens assurant la prise en charge médicale des patients vivant avec le VIH-Sida) et de l'IMEA (Institut de médecine et d'épidémiologie appliquée).
Des traitements plus précoces
Pour Pierre-Marie Girard, chef du service des maladies infectieuses et tropicales de l'hôpital Saint-Antoine (Paris) et directeur le l'IMEA, ces recommandations étaient indispensables. Et pour cause... « Les situations sont très différentes au Laos, au Sénégal ou au Cameroun, et les pays doivent se les réapproprier et les adapter à leur niveau. »
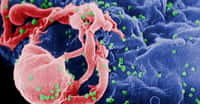
Sur les 33 millions de personnes vivant dans le monde avec le VIH, 22 millions se trouvent en Afrique subsaharienne. Face à cette situation, l'OMS, puis le Resapsi et l'IMEA proposent tout d'abord que le seuil de mise en œuvre d'un traitement antirétroviral soit élevé de 200 à 350 lymphocytes CD4 par millilitre. En clair, cela signifie que le traitement doit commencer plus tôt. En effet, la diminution du nombre de cellules CD4 dans le sang est un signe de la progression de l'infection à VIH.
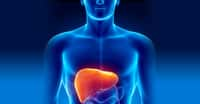
L'OMS recommande également d'arrêter l'utilisation de la stavudine, un antirétroviral dont la toxicité hépatique est désormais connue. Les pays d'Afrique subsaharienne y sont majoritairement favorables, mais la question de la gestion des stocks et du changement des habitudes se pose. Son arrêt est donc décidé, sauf dans certains cas particuliers (anémie, problèmes rénaux), et même alors, la stavudine ne devra pas être utilisée plus de six mois.
Un meilleur suivi des mères et des co-infections
En Afrique subsaharienne, la moitié des enfants infectés à leur naissance ou au cours de l'allaitement meurent avant l'âge de 2 ans. La prévention de cette transmission mère-enfant doit faire l'objet d'une attention particulière, la prise en charge intervenant dès la 14e semaine de grossessegrossesse. L'allaitement au sein reste privilégié, mais il doit être protégé. Il présente en effet de nombreux avantages pour lutter notamment contre les maladies infectieuses qui frappent les nourrissons. Quant aux mères, l'OMS préconise qu'elles continuent de bénéficier d'un traitement pendant toute la duréedurée de l'allaitement.
Les co-infections VIH/tuberculose ou VIH/Hépatite B sont évidemment fréquentes en Afrique subsaharienne. Pour les personnes co-infectées, le Resapsi et l'IMEA insistent essentiellement sur la nécessité de promouvoir activement le dépistagedépistage systématique du VIH chez les personnes infectées par la tuberculosetuberculose ou l'hépatite Bhépatite B. C'est le seul moyen pour que les deux infections soient prises en charge le plus tôt possible.