au sommaire
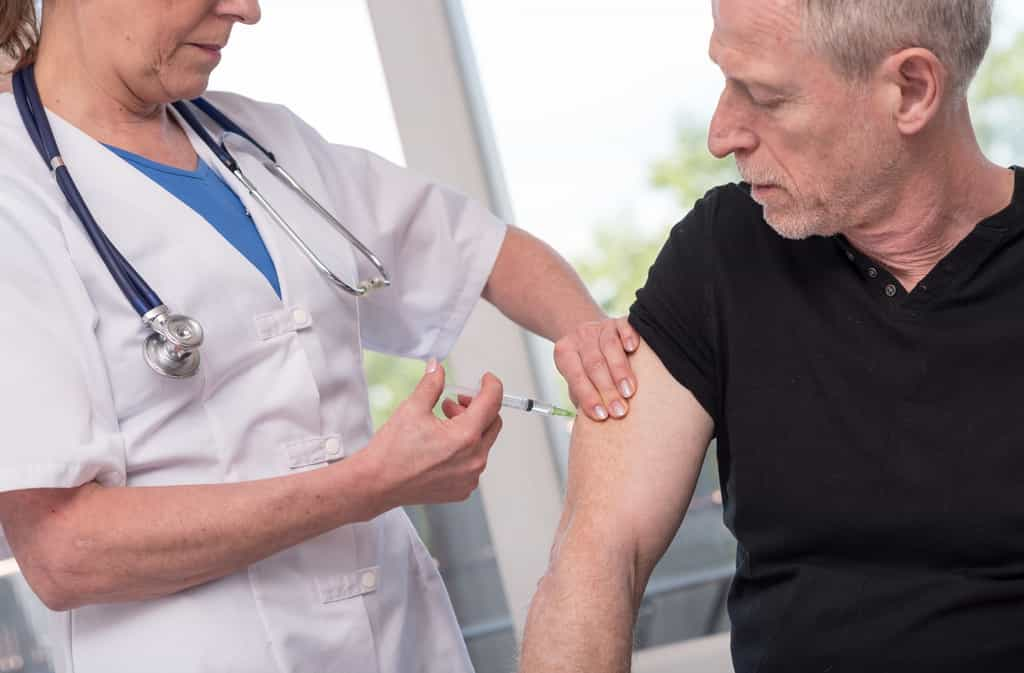
La protection réduite du vaccin contre la grippe s'explique par une mutation de la souche H3N2 dominante en 2016, expliquent les virologues dont l'étude est publiée lundi dans les Comptes rendus de l'Académie américaine des sciences (Pnas).
Le vaccin pour la saisonsaison 2017-2018 est similaire à celui de l'an dernier, ce qui augure une saison « difficile si elle est de nouveau dominée par le virus H3N2 », explique Scott Hensley, professeur à la faculté de médecine de Perelman, de l'université de Pennsylvanie, et principal auteur de ces travaux, en recommandant toutefois la vaccination. Le vaccin 2016 avait bien été « actualisé » pour y inclure la nouvelle version de cette protéine mutante mais sans grand succès, précise-t-il.
Le saviez-vous ?
Il existe trois types de virus de la grippe saisonnière : A, B et C. Les sous-types H1N1 et H3N2 sont des virus influenza de type A. L’OMS donne chaque année des recommandations sur la composition des vaccins en fonction des types de virus en circulation.
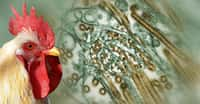
La plupart des protéines virales de vaccins sont purifiées à partir de virus cultivés dans des œufs de poule. Mais une petite partie des vaccins est produite à partir de cultures cellulaires, plus rapides et plus souples. Or, Scott Hensley et son équipe ont constaté que la protéine mutante du virus H3N2 se développait mal dans des cultures dans des œufs.

La production de vaccins utilise des œufs. Faut-il revoir cette technique ? © seanlockephotography, Fotolia
D'autres technologies pour produire des vaccins contre H3N2 mutant
Les chercheurs ont montré que les anticorpsanticorps produits chez des furets, un modèle de recherche animal pour la grippe, et chez des humains, exposés aux virus produits dans ces cultures, neutralisaient difficilement les virus H3N2 en circulation. Mais les anticorps contre la nouvelle protéine mutante produite dans d'autres systèmes cellulaires que l'œuf ont, eux, été efficaces, soulignent-ils.
“Nous devrions investir dans des nouvelles technologies permettant de nettement accroître la production de vaccins contre la grippe qui ne dépend pas des œufs.”
« Nos expériences suggèrent que des antigènesantigènes du virus de la grippevirus de la grippe cultivés dans des systèmes autres que des œufs sont probablement plus aptes à déclencher une réaction immunitaire en produisant des anticorps neutralisant les virus H3N2 en circulation », explique le professeur Hensley.
« Nos données suggèrent que nous devrions investir dans des nouvelles technologies permettant de nettement accroître la production de vaccins contre la grippe qui ne dépend pas des œufs, fait-il valoir. Mais, en attendant, tout le monde devrait se faire vacciner chaque année contre la grippe car même une protection limitée contre les virus H3N2 vaut mieux que rien », recommande le scientifique.
Avec AFP
Une mutation du virus grippal réduit l’efficacité du vaccin
Article de Marie-Céline Jacquier paru le 10 février 2015
La principale souche de virus grippal en circulation, H3N2, a muté tardivement. Conséquence : le vaccin de la campagne de vaccination 2014-2015 ne protégerait pas contre ce virus H3N2, mais resterait efficace contre les deux autres souches virales.
Les virus grippaux évoluent constamment, ce qui complique la conception d'un vaccin et oblige les populations à se faire vacciner chaque année. Tous les ans, en février, l'OMSOMS émet des recommandations sur le vaccin de la prochaine saison grippale. En 2014, l'OMS a ainsi fixé les trois souches les plus susceptibles de circuler cet hiverhiver. Mais l'une de ces souches a muté.
Habituellement, le vaccin fonctionne sur 50 % des personnes. Mais cette année, le vaccin serait peu efficace contre la principale souche circulante, H3N2. D'après la BBC, le vaccin n'empêcherait que 3 % des vaccinés de développer les symptômessymptômes grippaux. En France, l'Institut de veille sanitaireInstitut de veille sanitaire (InVS) reconnaît que l'efficacité du vaccin « n'est probablement pas optimale ». Le principal virus en circulation est de type A (H3N2) et se retrouve dans 53 % des prélèvements.
Le virus H3N2 est connu pour provoquer des complications chez les personnes à risque. La mutation du virus a été relevée outre-Atlantique, aux États-Unis et au Canada, ainsi que pendant la saison de grippe australienne, lorsque c'était l'été dans l'hémisphère nordhémisphère nord. Mais lors de la saison de la grippe en Australie, le vaccin était déjà en cours de développement.
Le virus de la grippe en 3D. Les antigènes présents à la surface changent souvent, d’où la difficulté de mettre au point un vaccin efficace. © National Institute of Allergy and Infectious Diseases, Wikimedia Commons, DP
Les autorités sanitaires conseillent quand même la vaccination
Dans son bulletin épidémiologique du 4 février 2015, l'InvS signale que l'épidémieépidémie est en phase ascendante, mais pas particulièrement grave : la proportion de personnes hospitalisées après passage aux urgences et le nombre de cas graves en réanimation restent dans des valeurs habituellement enregistrées. En France, le seuil épidémique a été franchi en janvier. Depuis le début de la surveillance, il y a eu 304 cas graves dont 28 décès. Dans la semaine du 26 janvier au 1er février, il y a eu 4.554 passages aux urgences pour grippe dont 371 hospitalisations.
Pour l'InVS, « le vaccin reste le meilleur outil de préventionprévention même si son efficacité contre A (H3N2) n'est pas optimale ». C'est pourquoi les autorités sanitaires, en France comme en Angleterre, conseillent la vaccination afin d'être protégé contre les autres souches : les souches A (H1N1) et B. Le ministère de la santé français a indiqué que la campagne de vaccination se poursuivait jusqu'à fin février à cause de la progression de l'épidémie de grippe en France métropolitaine.
Il faut compter deux semaines pour que le vaccin soit actif chez l'individu une fois vacciné. Les médecins ont la possibilité d'utiliser des médicaments anti-viraux pour protéger les patients vulnérables qui seraient touchés par la grippe.
Ce qu’il faut
retenir
- Le vaccin contre la grippe était peu efficace en 2016 en raison d'une mutation de la souche H3N2.
- Le mode de production pourrait être amélioré en se passant des œufs.
- La saison de grippe 2017-2018 pourrait encore être difficile à cause du virus H3N2.