au sommaire
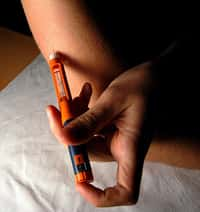
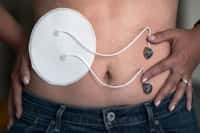
L'injection d'insuline est un acte quotidien pour des millions de diabétiques dans le monde. © Licence Commons
Il s'appelle Patrick Mas et, du 25 au 26 octobre 2011, il a passé une bonne nuit. L'information n'est pas anecdotique : l'homme, atteint d'un diabète de type 1 (auto-immune, donc), testait un boîtier autonome qui lui distillait de l'insuline pendant la nuit, limitant sa glycémie à des valeurs acceptables. Pourtant, il avait la veille au soir dîné dans un restaurant et, le lendemain, il a pu commencer sa journée sans vérifier sa glycémie. Car c'est le lot pluriquotidien pour une personne atteinte d'un diabète grave que de vérifier régulièrement son taux de glucose dans le sang.
S'il est trop haut, il faut alors s'injecter une dose d'insuline, une hormone produite dans le pancréaspancréas et qui donne l'ordre aux cellules du corps d'absorber le sucresucre sanguin. Le plus difficile, c'est la nuit. La majorité des hyperglycémies, chez les diabétiquesdiabétiques, se produisent durant le sommeilsommeil, quand le patient n'assure plus la gestion de son glucose. « J'ai dormi une nuit entière sans penser à ma glycémie. Avec ce nouveau type d'appareil, on peut retrouver un peu d'insouciance. Et l'insouciance n'est pas compatible avec le diabète » a raconté Patrick Mas.
Depuis longtemps existent différents appareils pour faciliter cette gestion de la glycémie. Il s'agit de pompes à insuline automatisées et même portables (les holsters glycémiques) mais la régulation efficacement réalisée par le pancréas nécessite une informatique conséquente et, concrètement, un ordinateur portable.

L'équipe autour de Patrick Mas (en veste noire, au centre). De gauche à droite : Jérôme Place (ingénieur Université Montpellier 1), Dr Marc Breton (professeur attaché de l'Université de Virginie), Pr Éric Renard (coordonateur du département d'endocrinologie-diabetologie-nutrition du CHRU de Montpellier) et Dr Anne Farret (médecin de recherche attaché au CHRU). © Réseau CHU
Deux guillemets et beaucoup d’espoir
Plusieurs équipes dans le monde cherchent à mettre au point ce que l'on aimerait appeler pancréas artificiel. Ce Graal est encore loin car la régulation naturelle est très efficace et repose même sur deux hormones, le glucagonglucagon s'ajoutant à l'insuline. Pourtant, si l'on met des guillemets, le « pancréas artificiel » commence à devenir une réalité de laboratoire. L'an dernier, à la Boston University, Edward Damiano présentait un prototype de « pancréas artificiel » (avec guillemets, donc). Plus récemment, une équipe française de l'Inserm (Biothérapies du diabète, dirigée par François Pattou, université de Lille-Nord de France, CHRU de Lille) réussissait une greffe de cellules du pancréas dans le bras d'une patiente, lesquelles cellules ont continué à produire de l'insuline.
Cette fois, la réussite vient d'un regroupement international, réunissant l'équipe d'Endocrinologie-Diabète du CHRU de Montpellier, dirigée par Éric Renard et Jacques Bringer, les universités de Padoue et de Pavie (Italie) et les Universités de Virginie à Charlottesville et de Californie à Santa Barbara (États-Unis).
L'appareillage est constitué d'une pompe à insuline, d'un capteurcapteur extracorporel mesurant la glycémie et d'un logiciellogiciel tournant dans un smartphone. Patrick Mas a testé le dispositif au CHU de Montpellier et a pu ensuite partir mener sa vie d'homme libre. À Padoue, un patient atteint de diabète de type 1 lui aussi a obtenu le même résultat et a très bien dormi.
« Ce qui m'anime, c'est de pouvoir me dire que dans dix ans tous les diabétiques insulinodépendants pourront bénéficier d'un pancréas artificiel autonome. Pour arriver à ce résultat il faut bien que quelqu'un teste ce matériel. Alors oui ça vaut le coup ! » conclut Patrick Mas. C'est bien cette échelle de temps, en effet, qu'il faudra pour parvenir à un véritable premier pancréas artificiel, même avec des guillemets. Mais dix ans, ce n'est pas si loin...