Le Covid long touche 4 % de la population adulte française. Cette chronicisation des symptômes est encore mal comprise et donc, prise en charge de façon inégale. Un récent article paru dans le British Medical Journal propose une ligne de conduite clinique à suivre lors d'une consultation par un patient qui souffre de symptômes prolongés suite à une infection par le SARS-CoV-2.
au sommaire
Le « Covid long » fait référence à des symptômes prolongés suite à une infection par le virus SARS-CoV-2 qui ne peuvent pas être expliqués par un diagnostic alternatif. La prévalence dépend des caractéristiques de la population de chaque pays, mais les données épidémiologiques semblent congruentes pour certains. Par exemple, la France compte 2,06 millions de personnes souffrant ou ayant souffert de Covid long contre 1,77 million au Royaume-Uni. Les symptômes sont extrêmement variés et l'évolution de la maladie n'est pas linéaire avec des rémissionsrémissions globales et des rechutesrechutes, ce qui rend les choses d'autant plus complexes pour les cliniciens. Un récent article paru dans le British Medical Journal présente une feuille de route pour que les cliniciens se sentent moins impuissants face à des patients qui viendraient consulter pour cette affection chronique.
Les questions que se posent les patients
Face à la persistance de certains symptômes, les patients se posent de nombreuses questions car le Covid long impacte les activités professionnelles et personnelles de la majorité des patients. Quelle est la cause de ces symptômes ? Qu'est-ce que mon équipe soignante peut faire pour moi ? Quels examens dois-je faire ? Des traitements sont-ils disponibles ? Comment savoir si je suis guéri ? Quand vais-je aller mieux ? Dois-je consulter un spécialiste ? Que faire si mes symptômes persistent malgré tout ? Tout cela génère une forte anxiété qui s'ajoute aux symptômes existants. Ces derniers ne doivent pas être considérés par le clinicien comme résultant de cette anxiété.
Les réponses que peut apporter le corps médical
Concernant les causes du Covid long, trois grandes hypothèses sont actuellement sur le devant de la scène comme le suggèrent plusieurs recherches scientifiques dont un article, paru dans The Conversation, tente de faire un résumé concis : la persistance du SARS-CoV-2 dans l'organisme, des dysfonctions immunitaires et la formation de caillot. La pluralité de ces causes laisse la recherche clinique avec beaucoup de pistes à explorer et de nombreuses interventions à tester. Néanmoins, même s'il n'existe pas encore de traitements solidement éprouvés, les cliniciens doivent : écouter l'histoire du patient et valider leur expérience vécue, poser le diagnostic de Covid long si cela est approprié, prescrire des soins globaux de rééducation avec des soignants qui connaissent le patient, encourager le patient en lui donnant certaines ressources pour gérer ses symptômes, détecter les symptômes dangereux (cardiorespiratoire, neurologique et santé mentale) qui font courir un risque à court terme aux patients), évaluer régulièrement le bien-être et l'anxiété et délivrer un certificatcertificat de maladie chronique. Pour le reste des interrogations, il n'existe malheureusement pas de protocoleprotocole standardisé et cela dépend beaucoup du patient et de ses symptômes.
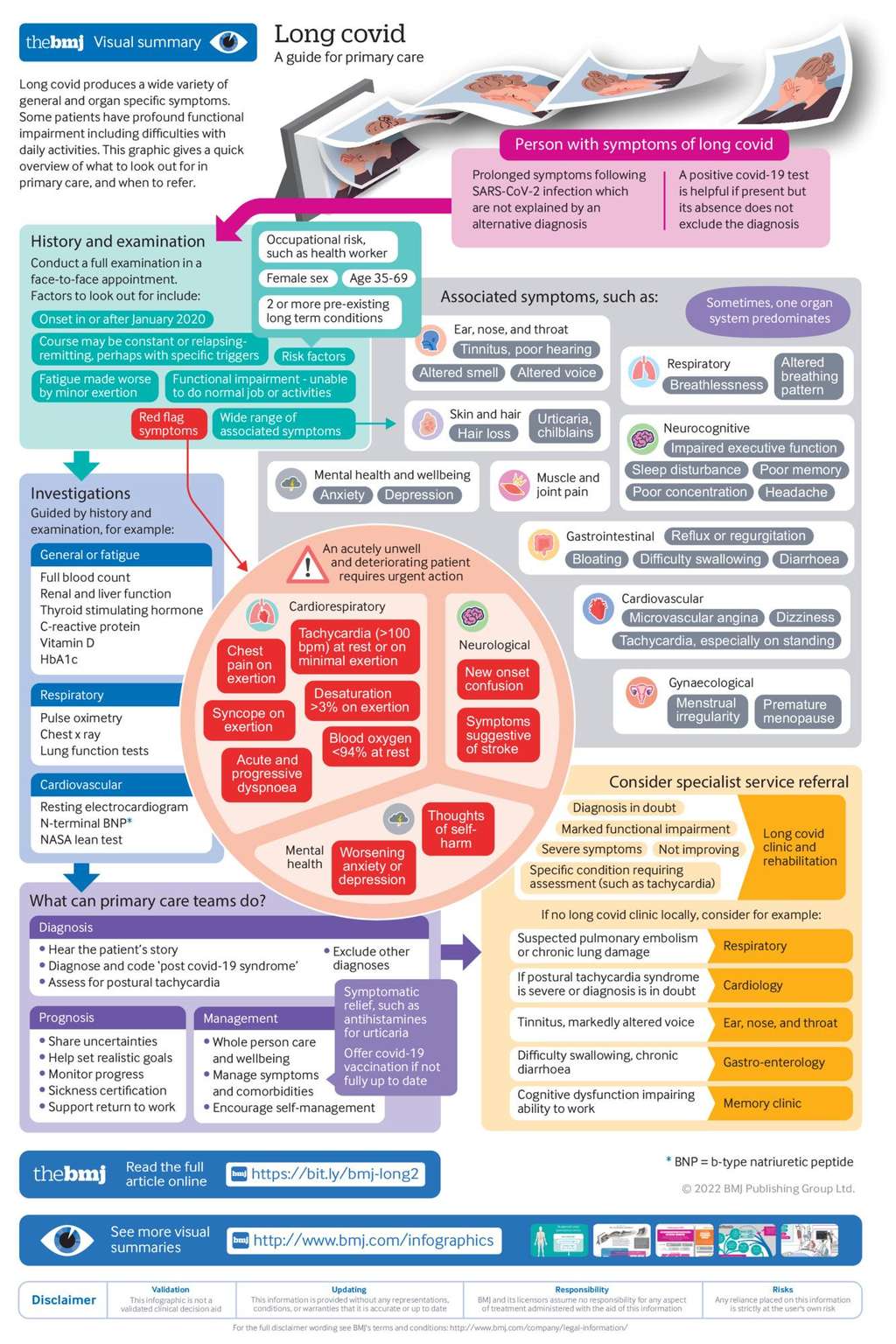
La réalité du terrain
Malheureusement, la réalité n'est pas aussi claire et limpide que cette infographie. Marion a été testée positive le 7 avril 2022 et le 15 juillet de la même année. Après trois semaines de fatigue intense - elle avait du mal à se lever pour prendre un repas - couplée à un rhume et des céphaléescéphalées, elle tente de reprendre le travail. Elle comprend rapidement que quelque chose cloche : des problèmes de compréhension, d'attention et d'élocution apparaissent. La prise en charge fut assez rapide mais également inadaptée : du doliprane et du repos. Face à l'incompréhension du médecin généraliste et d'un comportement inapproprié - le médecin différait des arrêts de travail sous prétexte qu'elle ne serait pas indemnisée à cause des franchises - Marion décide de changer de médecin.
Bien plus à l'écoute, le nouveau médecin réalisa une batterie de tests cognitifs et prit contact avec le Centre Hospitalo-Universitaire pour pousser les investigations : bilan neuropsychologique, consultation en pneumologiepneumologie, prescription de séance de kinésithérapie cardiorespiratoire et bilan sanguin. Parmi ces examens, certains sont requis pour pouvoir prétendre à une prise en charge au sein d'une cellule Covid. Après six semaines de kinésithérapie, Marion rechute et ne peut plus se rendre aux séances. Nous sommes le 15 juillet, date où elle est de nouveau testée positive : l'asthénieasthénie s'installe et à cela, s'ajoutent des céphalées particulièrement intenses ainsi que des tremblements au niveau des mains.
Avec l'arrêt des séances de kinésithérapie, Marion ne pouvant plus s'y rendre du fait de son état de santé, elle prend conscience d'un autre symptôme : les malaises post-effort. Elle se souvient alors du début de sa prise en charge et des tremblements violents qui s'étaient manifestés juste après l'arrêt des exercices que le corps médical n'avait pas pu expliquer. Après son second test positif, les malaises post-effort se sont accentués et se sont accompagnés de vertiges qui ont contraint Marion à rester alitée pendant des heures, voire des journées entières après un effort physiquephysique, intellectuel ou une charge émotionnelle inhabituelle. Elle se renseigne et lit sur le site de l'Organisation mondiale de la santé que les séances de kinésithérapies ne sont pas toujours adaptées notamment à cause de ces malaises post-effort. Malheureusement, son médecin n'avait aucune notion de ce qu'étaient ces malaises et face à l'absence de symptômes respiratoires, jugea que l'orientation vers une cellule Covid n'était pas pertinente. Marion lui suggéra de consulter un interniste mais cette proposition resta sans réponse, ce qui généra un fort sentiment d'abandon. Récemment, le bilan neuropsychologie a bien objectivé ses troubles cognitifs, pris en charge depuis le printemps par un psychothérapeutepsychothérapeute.
Concernant l'indemnisation, Marion reçoit 90 euros par jour de l'Assurance maladie, ce qui ne suffit pas à couvrir les charges du cabinet dans lequel elle exerce son métier d'avocate et le défaut dans le chiffre d'affaires généré par son absence. Par chance, elle avait assuré ses arrières en souscrivant à une prévoyance qui complète son salaire et indemnise son cabinet d'une partie des frais généraux. Tout le monde ne pense pas ou ne peut tout simplement pas souscrire à ce type d'assurance. Mais, ce qui décourage le plus Marion c'est que même en présence d'une prise en charge bienveillante, cette affection est encore trop méconnue des médecins et aboutit trop souvent à de longues errances et parfois à l'abandon des soins par le patient.