Bien que l'on ne sache pas comment traiter la maladie d'Alzheimer, des chercheurs ont testé un nouveau moyen de ralentir sa progression : les transfusions sanguines. Selon eux, elles permettraient de prévenir l'agrégation des peptides bêta-amyloïdes, responsables en partie des dommages créés au cerveau.
au sommaire
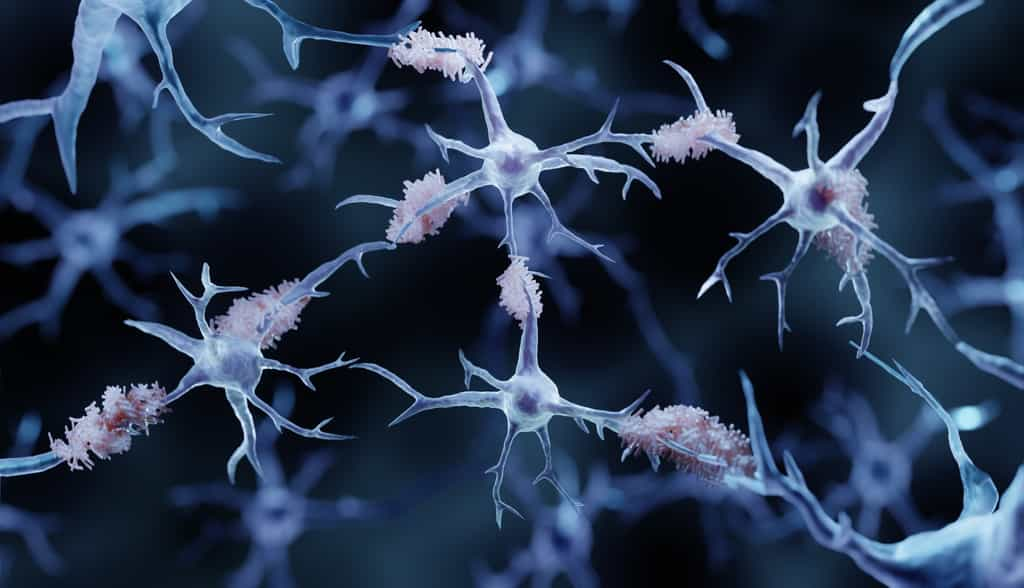
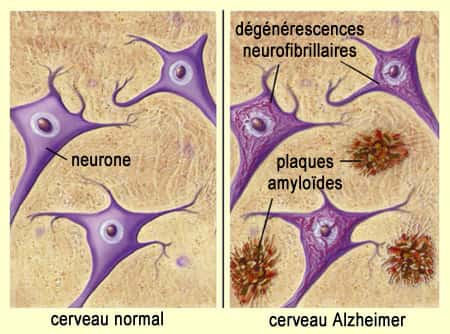
Principale forme de démence dans le monde, la maladie d'Alzheimer est une maladie neurodégénérative, pour laquelle il n'existe pas de moyen de guérison. Causée par l'accumulation d'agrégats protéiques anormaux dans le cerveau, elle évolue lentement, sur des années, mais finit toujours par provoquer la mort de la personne atteinte. Plus précisément, ce sont les protéines Tau et les peptidespeptides amyloïdes bêtabêta qui sont les responsables : les bêta-amyloïdes s'accumulent et forment des plaques amyloïdesplaques amyloïdes sur l'extérieur des neuronesneurones et bloquent ensuite la communication interneuronale. Les protéines Tau, quant à elles, sont retrouvées déformées, enchevêtrées et présentes en grande quantité au niveau des neurones détruits.
On compte environ 50 millions de cas dans le monde, et près d'un million en France, avec une majorité de personnes de plus de 65 ans. Bien souvent, la maladie est détectée trop tard. Lorsque les premiers symptômessymptômes apparaissent, comme la perte de mémoire, les troubles du langage, de l'humeur, ou la désorientation... le cerveau est déjà endommagé. Bien qu'il n'existe pas de traitement spécifique pour stopper ou même ralentir la maladie, des chercheurs ont étudié un moyen de prévenir l'agrégation des protéines bêta-amyloïdes et leur dépôt cérébral. Leur technique, détaillée dans une publication de la revue Nature - Molecular Psychiatry, repose sur un échange sanguin, c'est-à-dire un grand nombre de transfusionstransfusions sanguines.
Le développement de plaques amyloïdes réduit de 40 à 80 % chez les souris
Actuellement, les traitements testés ne fonctionnent pas, principalement pour une raison d'après les chercheurs : les moléculesmolécules thérapeutiques sont arrêtées par la barrière hématoencéphalique, qui isole le cerveau de la circulation sanguine et sert de filtre. Ainsi, plutôt que de tenter d'éliminer les plaques amyloïdes déjà présentes dans le cerveau, les chercheurs se sont concentrés sur la préventionprévention de l'agrégation des peptides en plaques. Leur idée : apporter du sang « neuf » à des souris atteintes de la maladie, et observer le développement des plaques amyloïdes.
“Leur idée : apporter du sang « neuf » à des souris atteintes de la maladie, et observer le développement des plaques amyloïdes”
« Les vaisseaux sanguins dans le cerveau sont classiquement considérés comme la barrière la plus imperméable du corps, a déclaré Akihiko Urayama, premier auteur de l'étude et chercheur au Mitchell Center for AlzheimerAlzheimer's Disease à Houston. Nous avons pris conscience que la barrière est en même temps une interface très spécialisée entre le cerveau et la circulation systémique ».
Ils ont ainsi injecté à des souris malades « du sang normal de souris de type sauvage ayant le même bagage génétiquegénétique », tout en leur en prélevant afin d'effectuer un réel échange sanguin. Après de nombreuses transfusions sanguines, ils ont constaté une réduction du développement de plaques amyloïdes de 40 à 80 % et une diminution de leur taux de croissance au fil du temps, en plus d'une amélioration des performances de la mémoire spatiale chez les souris âgées.
Comme ils l'expliquent, « le mécanisme exact par lequel l'échange sanguin réduit la pathologiepathologie amyloïde et améliore la mémoire est actuellement inconnu ». Cependant, ils supposent qu'une diminution des bêta-amyloïdes dans le sang permettrait ensuite de redistribuer ceux contenus dans le cerveau vers le sang. Cela marque tout de même, selon les chercheurs, un nouvel espoir dans les traitements.