au sommaire
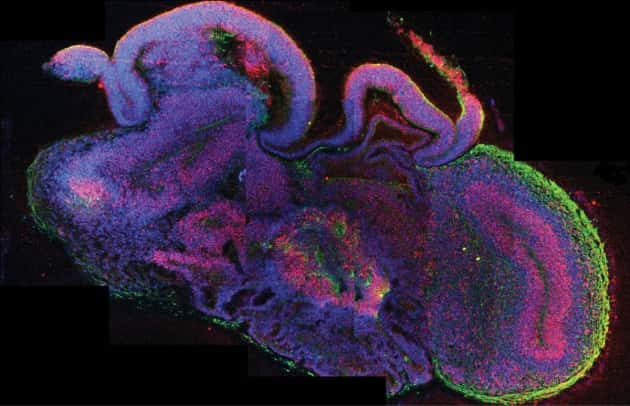
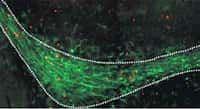
Cette coupe transversale d'un des minicerveaux révèle la nature complexe de la structure. Des neurones (en vert) sont bien mélangés à des cellules progénitrices (en rouge), preuve que le tissu cérébral créé in vitro est bien composite, à l'instar d'un organe entier. © Madeline Lancaster et al., Nature
Les cellules souches suscitent les espoirs les plus fous. Des chercheurs sont déjà parvenus à reconstituer des organes incomplets mais plus ou moins fonctionnels, comme un œil ou un foie, à partir de ces cellules aux propriétés exceptionnelles. Désormais, des chercheurs autrichiens de l'institut de BiotechnologieBiotechnologie moléculaire de l'Académie des sciences autrichienne (IMBA) se sont attaqués à l'élaboration in vitroin vitro d'un tissu cérébral. Avec un succès inégalé.
En prélevant des cellules sur la peau d'un patient, ils sont parvenus à les ramener à l'état de cellule souche, une performance connue depuis quelques années qui a valu un prix Nobel de médecine à son découvreur, le Japonais Shinya Yamanaka. Ces cellules souches pluripotentes induites (CSPiCSPi) ont ensuite été mises en culture pour les transformer en neuroectoderme, un tissu nerveux à l'origine du cerveau.
À ce stade, ces cellules ont été placées dans des sphères gélatineuses, faisant office d'échafaudageéchafaudage. Le tout a été placé dans un bioréacteur, fournissant nutriments et oxygène pour la croissance cellulaire.
Des cerveaux miniatures composés de plusieurs tissus
Une vingtaine de jours plus tard, les chercheurs ont noté la présence d'organoïdes cérébraux, des sortes de minicerveaux. Trente jours après le début de l'incubation, ces tissus ont été observés au microscopemicroscope. Tous présentaient un cortex cérébral, tandis que 70 % d'entre eux possédaient des plexus choroïdes, les structures sécrétant le liquide céphalorachidien. Enfin, 10 % de ces sphères de 3 à 4 mm de diamètre étaient équipés de tissu rétinien. Une diversité qui n'avait jamais été recréée en laboratoire.
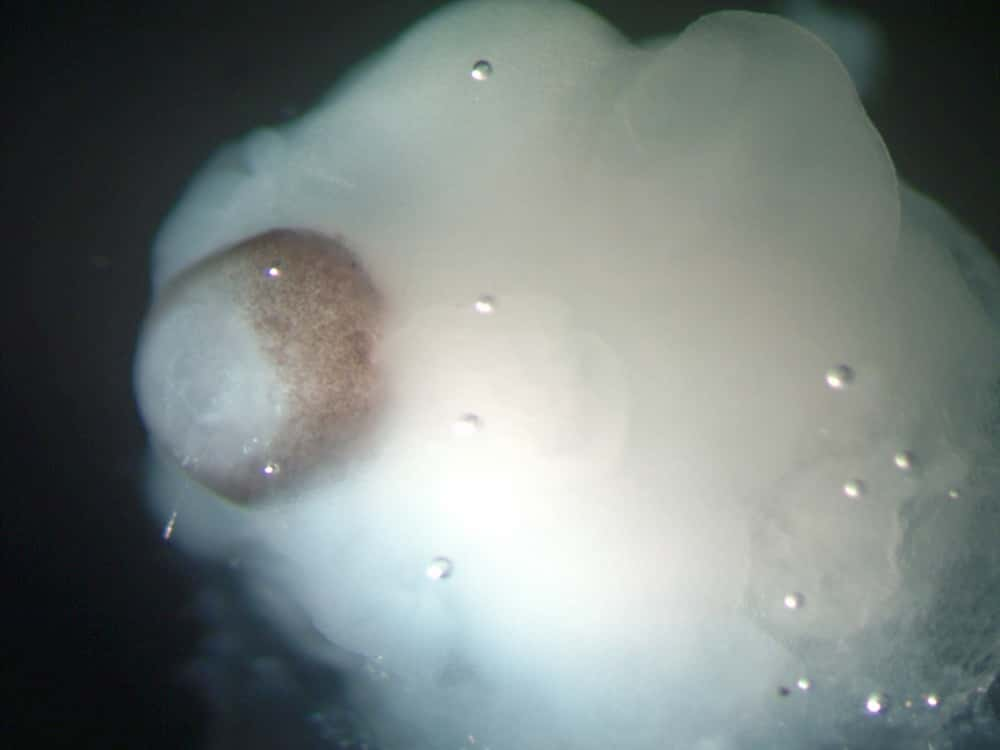
Cette image d'un organoïde cérébral laisse apparaître de l'épithélium rétinien (en marron) entouré de tissu cérébral. © Madeline Lancaster et al., Nature
Les auteurs décrivent leurs organoïdes cérébraux comme équivalents à des cerveaux d’un fœtus de 9 semaines. De longs mois de culture ne changent rien à la taille de ses sphères, la faute à l'absence de vaisseaux sanguins. Des régions sont manquantes, comme le cerveletcervelet. Ainsi on ne peut pas parler de cerveau complet. De plus, il diffère de ce que la nature produit naturellement car sa croissance dépend aussi de facteurs hormonaux émanant d'autres régions du corps.
Ce tissu a été conçu dans le but de disposer d'un nouveau modèle pour étudier certaines maladies neurologiquesmaladies neurologiques humaines. De par les différences qui résident entre les cerveaux humains et ceux des animaux, toutes les pathologiespathologies ne peuvent être réellement extrapolées à ce que l'on retrouve chez nos cousins.
Un nouveau modèle pour la microcéphalie
Ici, les auteurs ont voulu en faire un modèle pour la microcéphaliemicrocéphalie, une maladie qui se caractérise par une tête et un cerveau anormalement petits, qui s'accompagne d'un retard mental. Ils ont ainsi comparé les minicerveaux issus d'un patient atteint par la pathologie avec ceux d'une personne en bonne santé.
Ils ont montré que les organoïdes cérébraux issus du sujet microcéphale étaient plus petits que leurs homologues, mais qu'ils contenaient davantage de neuronesneurones. Il se trouve que les cellules progénitrices à l'origine des neurones se différencient trop tôt, si bien que le cerveau épuise vite sa réserve de cellules souches et ne peut plus grossir. Ils ont également déterminé en déficit en une protéineprotéine appelée CDK5RAP2 chez les malades. Une injection de cette protéine durant la croissance permet d'éliminer les défauts constatés.
La communauté scientifique mondiale salue cette découverte publiée dans Nature, qui en appelle d'autres. À priori, des recherches ultérieures pourraient établir des modèles cérébraux plus complexes et plus complets encore, et permettre de travailler sur d'autres maladies, comme la schizophrénieschizophrénie ou l'autismeautisme.