au sommaire
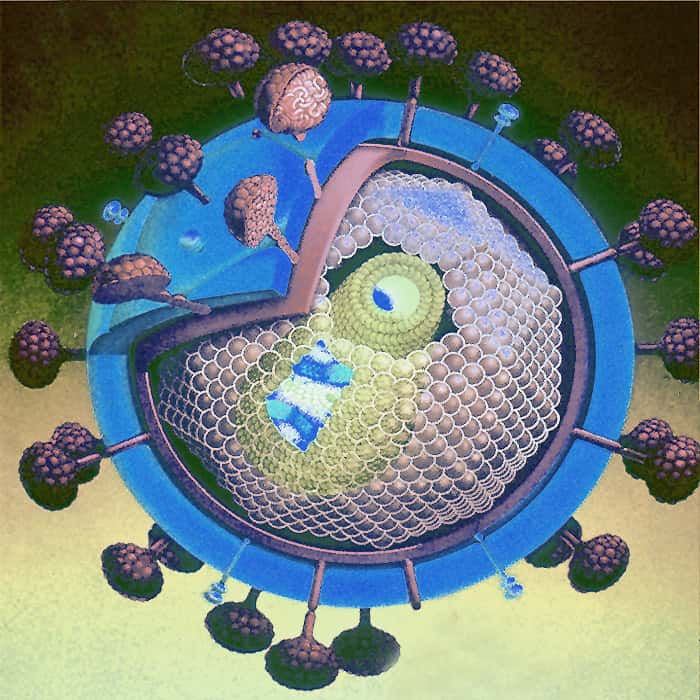
Le virus du Sida (VIH) est un rétrovirus du genre lentivirus. Il peut se fixer sur les cellules possédant un récepteur de type CD4 et pénétrer dans la cellule. Une fois à l’intérieur, il se multiplie puis induit la mort de la cellule infectée. Dans cette étude, les chercheurs ont identifié les acteurs responsables de la destruction des lymphocytes T4. © AJC1, Flickr, cc by nc 2.0
L'organisme possède un système de défense très complexe qui lui permet de lutter efficacement contre les envahisseurs. Certains d'entre eux sont cependant particulièrement pernicieux et réussissent tout de même à le mettre à mal. Le virus du Sida en est un bon exemple. Il n'infecte pas n'importe quelles cellules mais s'attaque directement aux globules blancs, les principaux acteurs de l'immunité. En l'absence de médicaments, le corps devient progressivement vulnérable aux infections et finit par tomber à la merci de n'importe quel agent étranger. Heureusement, les antivirauxantiviraux permettent aujourd'hui de réduire la charge virale jusqu'à un seuil très bas, pour lequel le virus n'altère plus le système immunitaire. Les personnes séropositives doivent cependant poursuivre leur traitement toute leur vie car si elles l'arrêtent, le VIH reprend rapidement le devant de la scène et redevient nocif.
Les cellules cibles du virus du Sida portent à leur surface le CD4, un récepteur qui peut s'apparier à une glycoprotéineglycoprotéine d'enveloppe du VIH, appelée gp120. Parmi elles, on trouve les macrophagesmacrophages, les cellules dendritiques et les lymphocytes T CD4+ (T4T4). Ces derniers ont un rôle prépondérant dans l'initiation et la mise en place de la riposte face à un agent infectieux. Ils régulent en effet la réponse immunitaire en interagissant avec certains acteurs cellulaires, notamment les lymphocyteslymphocytes B sécréteurs d'anticorpsanticorps, afin qu'ils s'activent et combattent les intrus.
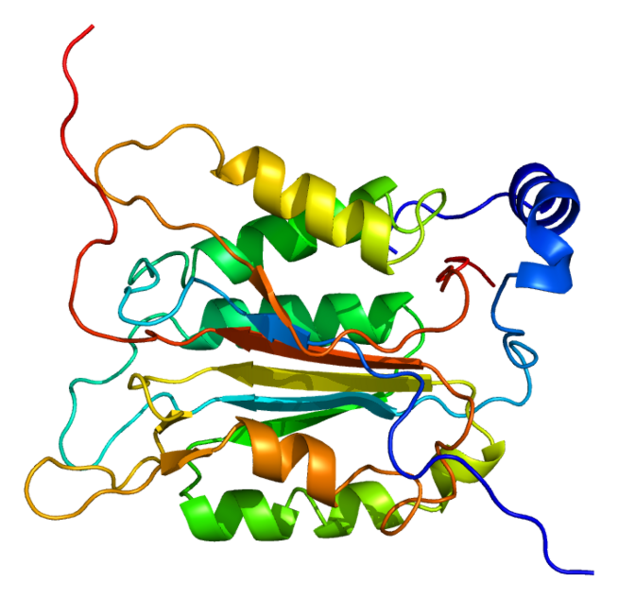
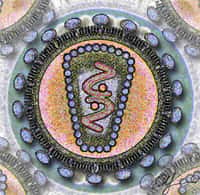
La caspase-1, dont la structure est représentée ici, est une enzyme qui clive d’autres protéines et notamment certaines impliquées dans les réactions d’inflammation. Elle active la pyroptose, une forme de mort cellulaire programmée. © Emw, Wikimedia Commons, cc by sa 3.0
De nombreux laboratoires à travers le monde s'intéressent à la façon dont le VIH infecte les lymphocytes T4lymphocytes T4. Bien que les recherches aient permis de décrypter une partie des mécanismes mis en jeu, certains restent à éclaircir, notamment en ce qui concerne la destruction des cellules immunitaires. Une équipe du Gladstone Institutes à San Francisco (États-Unis) vient de faire une avancée sur ce sujet. Leur étude, publiée dans la revue Nature, pourrait conduire à une stratégie destinée à protéger les lymphocytes T4 de la mort cellulaire.
VX-765, un nouveau médicament pour lutter contre le Sida ?
Une fois fixé sur le récepteur CD4, le VIH peut pénétrer dans le cytoplasmecytoplasme et utiliser la machinerie cellulaire à son avantage pour se multiplier. Il lui faut ensuite détruire la cellule afin de s'échapper dans l'organisme et partir à la conquête d'autres cellules. Des études précédentes ont montré que le virus pouvait activer une protéineprotéine eucaryoteeucaryote, appelée caspasecaspase-3, ce qui déclenche l'apoptose, c'est-à-dire la mort programmée de la cellule.
En analysant le phénomène d'un peu plus près sur des tissus lymphoïdeslymphoïdes humains contaminés, les chercheurs ont montré qu'en réalité seuls 5 % des lymphocytes T4 infectés par le VIH mouraient suite à l'activation de la protéine caspase-3. Les 95 % restants sont détruits par un autre mécanisme conduisant aussi à la mort cellulaire, appelé pyroptose. Ils ont montré que le VIH stimulait cette réponse en activant une protéine de la même famille, appelée caspase-1. Cette réaction engendre une cascade d'événements nocifs puisque les cellules ainsi détruites libèrent des moléculesmolécules inflammatoires dans l'organisme, comme des cytokines, qui attirent puis induisent la mort d'autres cellules.
Pour finir, les auteurs ont traité les lymphocytes T4 infectés avec un inhibiteur de la caspase-1, appelé VX-765, déjà testé et déclaré sans risque pour la santé humaine. Ils ont montré que cette molécule pouvait inhiber la pyroptose ainsi que la réponse inflammatoire associée. En protégeant les cellules immunitaires de la mort cellulaire, le VX-765 pourrait donc représenter un médicament thérapeutique prometteur contre l'infection par le virus du SidaSida.